Voir clairement le visage de vos proches, lire confortablement ou profiter des couleurs du ciel fait partie de ces petits bonheurs que l’on ne remarque plus, jusqu’au jour où ce trouble de la vue survient. Le décollement de la rétine fait partie des urgences ophtalmologiques qui peuvent menacer sérieusement votre vision, parfois en quelques heures seulement. Quand la rétine se détache, chaque minute compte pour préserver au maximum votre capacité à voir.
Repérer rapidement les premiers signes et savoir quand consulter peut réellement faire la différence pour protéger vos yeux. Certains symptômes doivent alerter et pousser à demander un avis médical sans attendre, même en l’absence de douleur. Une prise en charge rapide améliore les chances de conserver une bonne vision.
Dans les lignes qui suivent, vous allez découvrir comment reconnaître ces signaux d’alerte et comprendre pourquoi il ne faut pas tarder à consulter. Ce guide vous accompagne pas à pas pour mieux anticiper ce risque et adopter les bons réflexes en cas de doute.
Qu’est-ce que le décollement de la rétine et pourquoi survient-il après 50 ans
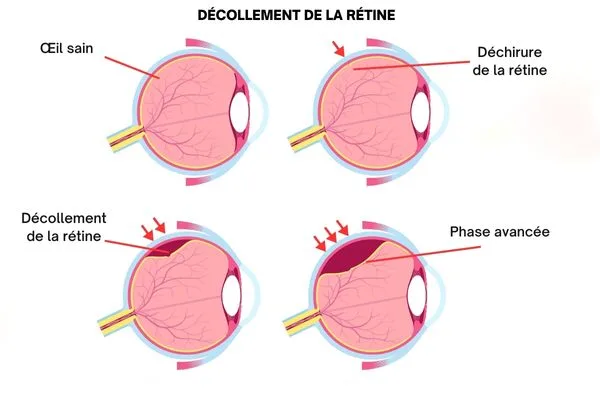
Cette atteinte de la rétine survient plus fréquemment à partir de la cinquantaine, car certaines structures de l’œil évoluent avec le temps. Ce n’est pas un phénomène brutal isolé, mais souvent l’aboutissement de changements progressifs à l’intérieur de l’œil, d’où l’importance de comprendre ces mécanismes pour rester attentif aux premiers signaux sans céder à la panique.
Une structure fine et essentielle
La rétine ressemble à un écran très fin tapissant le fond de l’œil, un peu comme une pellicule ultra sensible. Grâce à ses millions de cellules spécialisées, elle capte la lumière et la transforme en messages compréhensibles par le cerveau. Sans cette membrane, aucune image nette ne serait possible, même avec une cornée et un cristallin en parfait état.
- Photorécepteurs principaux
Cônes et bâtonnets, sensibles respectivement aux détails et aux contrastes visuels - Fonction
Transformer la lumière en informations visuelles utilisables par le cerveau - Transmission
Acheminer ces informations via le nerf optique jusqu’aux zones visuelles cérébrales, où l’image est interprétée
Les changements du vitré avec les années
Au cœur de l’œil se trouve le vitré, un gel transparent qui remplit la cavité entre le cristallin et la rétine. Avec le temps, ce gel se modifie, phénomène appelé décollement postérieur du vitré. Il devient plus liquide, se rétracte et peut exercer des tractions sur certaines zones de la rétine.
Ces tractions peuvent provoquer de petites déchirures dans la rétine. Le liquide du vitré s’infiltre alors sous cette membrane fragile, la soulève progressivement et favorise le décollement de la rétine, un risque à surveiller particulièrement après 50 ans.
- Période à risque
Plus fréquente à partir de la cinquantaine - Mécanisme en jeu
Liquéfaction et rétraction du vitré à l’intérieur de l’œil - Conséquence possible
Apparition de déchirures rétiniennes et augmentation du risque de décollement
Mieux connaître ces mécanismes permet de rester attentif à sa santé visuelle et de consulter rapidement en cas de symptômes inhabituels, afin de limiter les complications rétiniennes.
Les symptômes du décollement rétinien à ne jamais ignorer
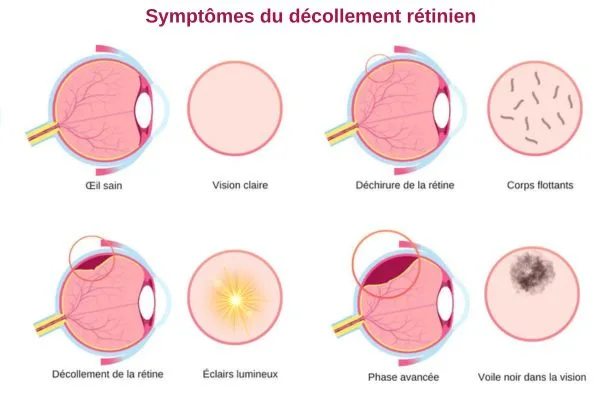
Voir clairement reste précieux à tout moment de la vie, et certains signaux ne doivent jamais être pris à la légère. Les symptômes d’un décollement de la rétine peuvent apparaître sans prévenir et sans provoquer de douleur. À l’inverse, un simple œil qui pleure est souvent lié à des causes moins graves, mais il ne doit pas faire négliger l’apparition d’éclairs lumineux ou d’un voile noir.
Les signes d’alerte les plus fréquents sont :
- L’apparition soudaine de corps flottants dans votre champ visuel
Petits points noirs, filaments, ou taches qui semblent se déplacer avec le regard - Des éclairs lumineux inexpliqués
Brèves lueurs ou flashs qui surviennent surtout dans l’obscurité ou lors des mouvements de l’œil - Une sensation de voile ou d’ombre qui progresse dans la vision
Impression qu’un rideau ou qu’une ombre recouvre une partie du champ visuel - Une baisse brutale de l’acuité visuelle
Vision parfois floue, zones sombres ou difficulté à distinguer les détails
Bien que ces manifestations puissent paraître anodines, surtout si elles disparaissent par moments, elles peuvent signaler un problème rétinien sérieux. Être attentif au moindre changement visuel est donc essentiel pour repérer à temps un éventuel décollement.
Niveau d’urgence et réaction à adopter
| Symptôme | Niveau d’urgence | Action recommandée |
|---|---|---|
| Corps flottants soudains | Modéré | Consultation dans les 24h |
| Éclairs lumineux | Élevé | Consultation immédiate |
| Voile noir dans la vision | Critique | Urgence ophtalmologique |
Ne minimisez jamais ces symptômes, même s’ils semblent discrets ou passagers. Une réaction rapide, avec un examen spécialisé et un traitement adapté, offre les meilleures chances de préserver votre vision et d’éviter des séquelles sévères.
Parmi ces signes, deux méritent une attention toute particulière : les corps flottants et les éclairs lumineux, qui peuvent être les premiers témoins d’une déchirure rétinienne.
Corps flottants et éclairs lumineux : premiers signes d’alerte
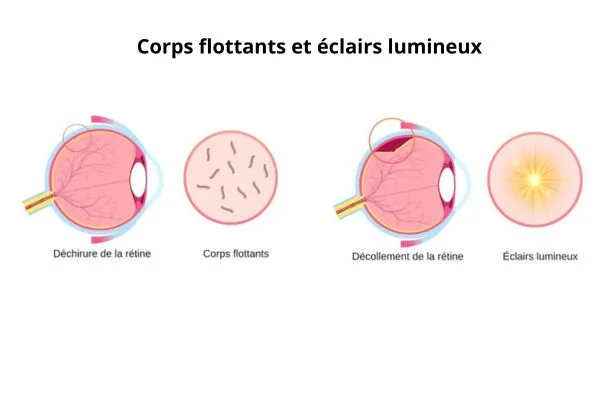
Les corps flottants sont de petites ombres qui se déplacent dans votre champ visuel, comme des points, des filaments ou de fines toiles d’araignée. Certains sont fréquents et sans gravité, mais d’autres doivent vous alerter, surtout s’ils apparaissent brutalement ou en grande quantité.
- Corps flottants «normaux»
Quelques petits points ou filaments occasionnels, présents depuis longtemps et relativement stables - Corps flottants préoccupants
- Apparition soudaine et massive de nouvelles taches sombres
- Impression de « pluie de suie » ou de nuée de points noirs
- Multiplication rapide des corps flottants dans tout le champ visuel
Ces corps flottants anormaux peuvent traduire la présence de sang ou de cellules pigmentaires dans le vitré, souvent en lien avec une déchirure de la rétine. Dans ce contexte, un examen ophtalmologique rapide est indispensable.
Les éclairs lumineux : un signal d’urgence ophtalmologique
Les éclairs lumineux, ou photopsies, sont des flashs brefs dans la vision périphérique, comme de petites étincelles ou des éclairs. Ils surviennent lorsque le vitré tire sur la rétine, créant une stimulation anormale des cellules visuelles.
Voici comment les interpréter :
| Type d’éclairs lumineux | Ce que cela peut signifier |
|---|---|
| Éclairs occasionnels | Parfois liens au vieillissement du vitré et souvent bénins s’ils restent rares et isolés |
| Éclairs persistants et répétitifs | Peuvent traduire une traction importante sur la rétine et annoncer une possible déchirure |
| Éclairs toujours au même endroit | Signal particulièrement préoccupant, justifiant une consultation urgente pour vérifier l’intégrité de la rétine |
Si de nouveaux corps flottants apparaissent en même temps que des éclairs lumineux, considérez cela comme un véritable signal d’alarme. Ne tardez pas à consulter un ophtalmologue, même en l’absence de douleur.
Se faire examiner dans les meilleurs délais peut permettre de traiter une déchirure rétinienne avant qu’elle n’évolue vers un décollement beaucoup plus grave.
Le voile noir devant l’œil : quand la situation devient critique
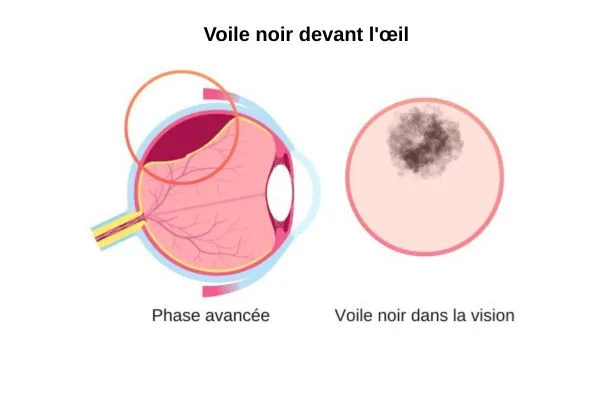
L’apparition d’un voile noir devant l’œil est un signal d’alarme majeur pour votre santé visuelle. Ce phénomène peut traduire un décollement de la rétine en cours, une situation qui peut évoluer rapidement et menacer sérieusement votre vision. Dans ce contexte, chaque heure compte pour limiter les dégâts.
Les signes du voile noir qui doivent vous inquiéter
- Il apparaît souvent à la périphérie du champ visuel
Comme si une ombre latérale venait grignoter la vision - Il se referme progressivement comme un rideau
Le voile gagne du terrain et couvre une zone de plus en plus large - Il semble se déplacer avec vos mouvements
La sensation d’ombre bouge ou s’accentue lorsque l’œil se déplace
Lorsque ce voile s’accompagne d’éclairs lumineux, le risque de déchirure rétinienne ou de décollement devient très élevé. Cette association doit pousser à demander une aide médicale immédiate, sans attendre l’évolution des symptômes
Comment la position du voile renseigne sur le décollement
| Position du voile dans la vision | Interprétation possible au niveau de la rétine |
|---|---|
| Voile qui monte depuis le bas du champ visuel | Peut correspondre à un décollement situé dans la partie supérieure de la rétine |
| Voile qui descend depuis le haut du champ visuel | Peut évoquer un décollement touchant la partie inférieure de la rétine |
Si le voile atteint le centre de votre vision, votre vue peut s’effondrer. Ne perdez pas de temps. Allez voir un ophtalmologue dès l’apparition de ces signes pour sauver votre vision.
Au-delà de ces signes d’alerte, certains profils sont davantage exposés à ce type de complication.
Facteurs de risque du décollement de la rétine chez les personnes de plus de 50 ans

À partir de la cinquantaine, certains profils oculaires deviennent plus vulnérables aux atteintes de la rétine, ce qui rend la prévention encore plus importante. Mieux connaître ces facteurs de risque permet d’être plus attentif aux signes d’alerte et de consulter plus rapidement en cas de changement visuel.
Impact de la myopie sur la fragilité rétinienne
La myopie forte est l’un des principaux facteurs de risque de déchirure et de décollement rétinien. Dans un œil très myope, le globe oculaire est plus long, ce qui étire la rétine et la rend plus fine et plus fragile, surtout en périphérie.
- Myopie supérieure à -6 dioptries
Risque de décollement de la rétine environ multiplié par 10 par rapport à la population générale - Étirement et amincissement de la rétine périphérique
Favoriser l’apparition de zones plus fragiles où des déchirures peuvent se former - Zones de dégénérescence périphérique plus fréquentes
Comme la dégénérescence du treillis, souvent surveillée de près chez les myopes forts
Si vous êtes très myope, une surveillance ophtalmologique régulière est particulièrement importante pour détecter à temps ces zones fragiles.
Décollement de la rétine : une urgence ophtalmologique absolue
Cette atteinte de la rétine fait partie des urgences ophtalmologiques les plus graves, car le temps joue contre votre vision. Plus le traitement est retardé, plus le risque de séquelles définitives augmente. D’autres urgences peuvent aussi menacer l’œil après 50 ans, comme le zona ophtalmique lorsqu’il touche la région oculaire.
Voici pourquoi cette situation médicale est considérée comme une urgence absolue
- Les photorécepteurs commencent à se détériorer rapidement lorsqu’ils ne reçoivent plus assez d’oxygène
- Les dommages rétiniens peuvent devenir en partie irréversibles après un délai relativement court
- Le risque de perte définitive de vision augmente fortement en l’absence de prise en charge rapide
La zone maculaire, responsable de la vision fine et centrale, est particulièrement sensible. Un décollement touchant cette région peut entraîner une perte de vision centrale permanente, ce qui justifie un diagnostic et un traitement dans les 24 à 48 heures suivant l’apparition des premiers symptômes.
Voici les étapes cruciales à suivre en cas de suspicion d’urgence ophtalmologique
- Contactez immédiatement votre ophtalmologiste
Exposez les symptômes sans minimiser, surtout en cas de voile noir, d’éclairs lumineux ou de baisse brutale de la vision - Consultez les urgences ophtalmologiques
Si votre spécialiste n’est pas disponible rapidement, rendez-vous directement dans un service d’urgence disposant d’un plateau ophtalmologique - Limitez vos mouvements oculaires
Éviter les mouvements brusques de la tête et des yeux peut réduire les tractions sur la rétine - Évitez tout effort physique intense
Pas de port de charges lourdes ni d’activité sportive en attendant l’avis médical
Ne sous-estimez jamais ces signes précurseurs : chaque heure compte. Un retard de prise en charge peut conduire à une perte définitive de la vue, alors qu’une réaction rapide offre de bien meilleures chances de préserver votre vision.
Un diagnostic précoce et un suivi régulier avec votre ophtalmologue sont vos meilleurs alliés pour limiter les complications et intervenir avant qu’un décollement ne compromette sérieusement votre vision.
Comment se déroule le diagnostic du décollement rétinien

Le diagnostic du décollement rétinien est une étape déterminante pour protéger votre vision et éviter des séquelles irréversibles. L’ophtalmologue réalise une série d’examens ciblés pour repérer une éventuelle déchirure ou un décollement de la rétine et en mesurer l’étendue.
Le diagnostic commence par un entretien détaillé
Votre spécialiste commence par vous interroger sur vos symptômes, leur date d’apparition et vos données médicales et oculaires. Ces informations orientent la suite des examens et permettent de repérer rapidement les situations les plus urgentes.
Les étapes clés de l’examen ophtalmologique
- Mesure de l’acuité visuelle
Permet d’évaluer la qualité de votre vision de loin et de près et de repérer une baisse brutale - Vérification de la pression intraoculaire
Permet de dépister une pression trop élevée et à orienter, si besoin, vers un bilan du glaucome - Dilatation des pupilles pour un examen approfondi
Des collyres dilatent la pupille afin d’offrir une vue plus large et détaillée de la rétine - Examen du fond d’œil
L’ophtalmologue inspecte directement la rétine pour rechercher des déchirures, des trous ou des zones décollées
Techniques d’exploration diagnostique
Deux techniques principales complètent l’examen clinique pour confirmer le diagnostic et affiner l’évaluation.
| Technique | Description | Objectif |
|---|---|---|
| ophtalmoscopie | Examen de la rétine avec un ophtalmoscope indirect | Obtenir une visualisation panoramique de la rétine et repérer les déchirures ou zones décollées |
| Échographie oculaire | Imagerie par ultrasons de l’intérieur de l’œil | Explorer la rétine même en cas d’opacités importantes, comme une cataracte dense ou un choc vitréen |
Lorsque la vue du fond d’œil est gênée par des opacités, l’échographie oculaire devient un outil clé pour confirmer le décollement rétinien et en apprécier l’étendue. Chaque étape du diagnostic a pour objectif de comprendre précisément votre situation afin de proposer le meilleur traitement possible pour préserver votre vision.
Les options de traitement chirurgical pour sauver votre vision
Le traitement chirurgical du décollement de la rétine est indispensable, car cette affection ne se résout jamais spontanément et nécessite une prise en charge immédiate pour espérer sauver la vision, en particulier après 50 ans. L’objectif est de stabiliser l’œil le plus tôt possible afin de limiter les dégâts sur les cellules visuelles.
Le but du traitement chirurgical est triple
- Fermer toutes les déchirures rétiniennes
Boucher les trous ou fissures de la rétine pour empêcher le passage de liquide en dessous - Éliminer les tractions vitréennes sur la rétine
Supprimer les forces qui tirent sur la rétine afin d’éviter de nouvelles déchirures - Réappliquer la rétine contre son support nourricier
Remettre la rétine en contact avec l’épithélium pigmentaire et la choroïde, qui la nourrissent en oxygène et nutriments
La technique chirurgicale choisie dépend de plusieurs éléments
Le choix de la méthode repose sur la localisation des déchirures, l’étendue du décollement, la présence de complications ainsi que votre état de santé général. Votre chirurgien adapte ainsi l’intervention à la configuration précise de votre œil.
Les principales méthodes chirurgicales pour ce type de complication rétinienne sont :
| Technique | Description | Taux de succès |
|---|---|---|
| Chirurgie externe (indentation sclérale) | Pose d’une bande de silicone sur la paroi externe de l’œil pour appuyer la paroi vers la rétine et fermer les déchirures | Environ 85 à 90% de succès lors de la première intervention |
| Vitrectomie (chirurgie interne) | Retrait du vitré, traitement des déchirures de l’intérieur et utilisation d’un gaz ou d’une huile pour maintenir la rétine en place | Taux de réussite autour de 88 à 92% pour la réapplication rétinienne |
| Technique combinée | Association de l’indentation sclérale et de la vitrectomie dans les cas plus complexes | Taux de succès pouvant atteindre 90 à 95% |
La récupération visuelle dépend de plusieurs facteurs, notamment la durée du décollement, l’atteinte ou non de la macula et la rapidité de la prise en charge. Plus le traitement est réalisé tôt, meilleures sont les chances de retrouver une vision utile et de limiter les séquelles.
Parmi ces techniques, la vitrectomie et le laser rétinien occupent aujourd’hui une place centrale dans la réparation de la rétine.
Vitrectomie et laser rétinien : techniques de réparation moderne
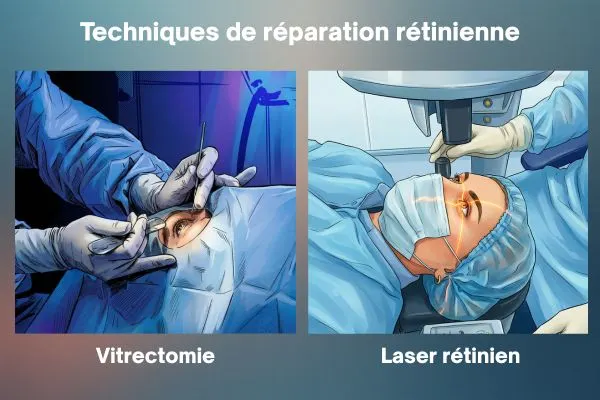
La médecine actuelle propose des solutions chirurgicales de plus en plus précises pour protéger votre vision en cas de déchirure ou de décollement de la rétine. Les techniques de vitrectomie et de laser rétinien permettent de cibler très finement les zones abîmées et d’optimiser les chances de récupération visuelle.
La procédure de vitrectomie
La vitrectomie est une intervention réalisée à l’intérieur de l’œil, conçue pour traiter les problèmes rétiniens en profondeur. Elle se déroule en plusieurs étapes bien codifiées.
- Réalisation de petites incisions microchirurgicales
Ouvertures millimétriques dans la paroi de l’œil pour insérer les instruments - Aspiration du vitré gélatineux
Retrait du gel vitré qui exerce des tractions sur la rétine - Nettoyage de la zone rétinienne
Élimination du sang, des membranes ou débris responsables des tractions - Reconstruction ou stabilisation des tissus endommagés
Utilisation de gaz ou d’huile de silicone pour maintenir la rétine en place le temps de la cicatrisation
Le traitement par laser rétinien
Le laser rétinien est souvent utilisé pour renforcer la rétine et souder les déchirures afin d’éviter qu’un décollement ne s’aggrave. Il agit comme une sorte de colle thermique très ciblée.
- Intervention rapide et peu invasive
Réalisée en consultation ou au bloc, avec un impact limité sur le confort - Cicatrisation contrôlée des tissus
Création de petites adhérences solides autour de la déchirure - Minimisation des risques de complications
Stabilisation de la rétine pour réduire le risque de nouveau décollement - Préservation de la structure oculaire
Permet de renforcer la rétine sans modifier la forme globale de l’œil
La combinaison de la vitrectomie et du laser rétinien
L’associé vitrectomie et laser rétinien offre aujourd’hui des taux de réussite élevés, souvent supérieurs à 90 % lorsque le traitement est réalisé précocement et avant une atteinte trop avancée de la macula. Ne pas différer l’examen reste déterminant pour optimiser la récupération et limiter les séquelles sur la vision.
Même si la chirurgie permet souvent de sauver l’œil, le meilleur réflexe reste de détecter les problèmes le plus tôt possible grâce à un suivi régulier.
Suivi ophtalmologique après 50 ans : prévention et détection précoce

À partir de 50 ans, la santé de vos yeux mérite une attention particulière, car certaines maladies des yeux deviennent plus fréquentes et parfois silencieuses. Un suivi ophtalmologique régulier permet de repérer les problèmes tôt, avant qu’ils n’entraînent une baisse durable de la vision.
Voici les conseils clés pour un suivi ophtalmologique efficace après 50 ans :
- Consultez un ophtalmologue au moins une fois par an
Cet examen de routine aide à dépister précocement les atteintes de la rétine, du nerf optique ou du cristallin - Réalisez des examens plus fréquents en cas de facteurs de risque
Myopie forte, antécédents familiaux, chirurgie oculaire ou diabète justifiant souvent un suivi rapproché - Pratiquez une auto‑surveillance régulière de votre vision
Être attentif aux voiles, éclairs lumineux, déformations ou baisse brutale de vision permet de réagir plus vite
Votre médecin cherchera des signes de fragilité rétinienne pendant le suivi
Lors de la consultation, l’ophtalmologue peut réaliser un examen du fond d’œil et, si besoin, une échographie oculaire pour analyser la rétine et le vitré en détail. Ces examens permettent de détecter des zones de fragilité ou de petites déchirures avant qu’elles n’évoluent vers un décollement.
L’auto-surveillance est très importante
La grille d’Amsler est un outil simple pour contrôler votre vision centrale à la maison. Il est conseillé de tester chaque œil séparément, de surveiller les déformations de lignes, les taches sombres ou les zones floues, et de signaler tout changement inhabituel à votre médecin.
Prenez soin de vos yeux en adoptant des mesures simples
Portez des lunettes de protection lors des travaux à risque, bien corriger votre vue et contrôler vos maladies générales comme l’hypertension ou le diabète contribuent à protéger votre rétine. Votre implication active dans ce suivi, associée à l’accompagnement de votre ophtalmologue, est l’un des meilleurs moyens de préserver votre vision sur le long terme.
Conclusion
Protéger sa santé oculaire devient un véritable enjeu dès que la vue commence à changer, en particulier lorsque le risque de décollement de la rétine augmente après 50 ans. L’apparition de corps flottants, d’éclairs lumineux ou d’un voile noir devant l’œil fait partie des signaux à prendre très au sérieux et qui exigent une réaction rapide.
La meilleure protection reste une prévention active : consultations régulières chez l’ophtalmologiste, bonne connaissance de vos facteurs de risque et attention au moindre changement visuel. Les progrès de la chirurgie, comme la vitrectomie et le laser rétinien, offrent aujourd’hui de réelles solutions pour préserver la vision lorsque le traitement est initié sans tarder.
Ne laissez pas une gêne visuelle s’installer en espérant qu’elle disparaisse d’elle‑même. En présence de signes inhabituels, consulter rapidement un médecin ou un service d’urgences ophtalmologiques peut réellement changer l’évolution de votre vue, car chaque minute compte en cas de décollement rétinien.
Adopter une attitude proactive, en repérant les signaux d’alerte, en prévenant les risques et en agissant vite, reste l’un des meilleurs moyens de conserver une vision claire et confortable pendant de longues années, même bien après 50 ans.
Points clés à retenir
- Le décollement de la rétine peut entraîner une perte de vision définitive s’il n’est pas traité rapidement
- Des corps flottants soudains, des éclairs lumineux ou un voile noir sont des signaux d’alarme majeurs
- La myopie forte, la chirurgie de la cataracte et certaines familiales augmentent le risque après 50 ans
- Un diagnostic précoce repos sur l’examen du fond d’œil et parfois l’échographie oculaire
- Les traitements comme la vitrectomie, l’indentation sclérale et le laser rétinien offrent de bons taux de succès
- Un suivi ophtalmologique régulier et une auto-surveillance de la vision sont essentiels pour prévenir les complications
FAQ
Quels sont les principaux symptômes du décollement de la rétine à ne pas ignorer ?
Les signes les plus fréquents sont l’apparition soudaine de corps flottants, des éclairs lumineux et parfois un voile noir qui semble envahir une partie du champ visuel. Une baisse brutale de l’acuité visuelle peut aussi survenir et doit conduire à consulter un ophtalmologiste sans attendre.
Le décollement rétinien est-il vraiment une urgence médicale ?
Oui, il s’agit d’une urgence ophtalmologique car la rétine privée de sa nutrition peut s’abîmer rapidement. Un traitement précoce limite le risque de séquelles irréversibles et augmente les chances de sauver la vision.
Quels sont les principaux facteurs de risque après 50 ans ?
Les principaux facteurs de risque sont la myopie forte, les antécédents de chirurgie de la cataracte et la présence d’antécédents familiaux de décollement de rétine. Les traumatismes oculaires et certaines maladies héréditaires comme le syndrome de Marfan augmentent également la vulnérabilité de la rétine.
Comment se déroule le diagnostic du décollement rétinien ?
Le diagnostic repose d’abord sur un interrogatoire détaillé et une mesure de l’acuité visuelle. Il est complété par un examen du fond d’œil après dilatation et, si besoin, par une échographie oculaire lorsque le fond d’œil n’est pas bien visible.
Quels sont les traitements disponibles ?
Les options de prise en charge incluent la vitrectomie, l’indentation sclérale, le laser rétinien et parfois la cryothérapie pour renforcer la rétine autour des déchirures. Le choix de la technique dépend notamment de la localisation et de l’étendue du décollement, ainsi que de l’état général de l’œil.
Peut-on prévenir cette pathologie ?
Une partie du risque peut être réduite grâce à des consultations ophtalmologiques régulières, surtout après 50 ans ou en présence de facteurs de risque. Le traitement préventif au laser des zones rétiniennes fragiles, le port de lunettes de protection et une auto‑surveillance de la vision contribuent également à la prévention.
La vision peut-elle être totalement restaurée après un décollement ?
La récupération visuelle dépend du délai de traitement, de la localisation du décollement et de l’atteinte ou non de la macula. Une intervention rapide offre de meilleures chances de retrouver une vision satisfaisante, même si la restauration complète n’est pas toujours possible.
Que faire si je soupçonne cette affection ?
En cas de suspicion, il est recommandé de consulter immédiatement un ophtalmologiste ou de se rendre aux urgences ophtalmologiques. Dans l’intervalle, mieux vaut limiter les mouvements brusques et éviter les efforts physiques intenses en attendant l’avis médical.





