On se rend souvent compte de la valeur de ses yeux au moment où lire un message, suivre un sous-titre ou conduire de nuit demande un peu plus d’attention qu’avant. Sans faire de bruit, une tension oculaire trop élevée peut commencer à fatiguer votre regard, fragiliser le nerf optique et, sur la durée, menacer la netteté de votre vision si rien n’est surveillé.
L’idée n’est pas de vous alarmer, mais de vous donner des repères clairs, comme le ferait un ophtalmologue qui prend le temps d’expliquer, pour que vous sachiez quand vous vous inquiétez, quand consulter et comment protéger vos yeux au quotidien tout en gardant l’esprit tranquille.
Qu’est-ce que la tension oculaire et pourquoi est-elle importante
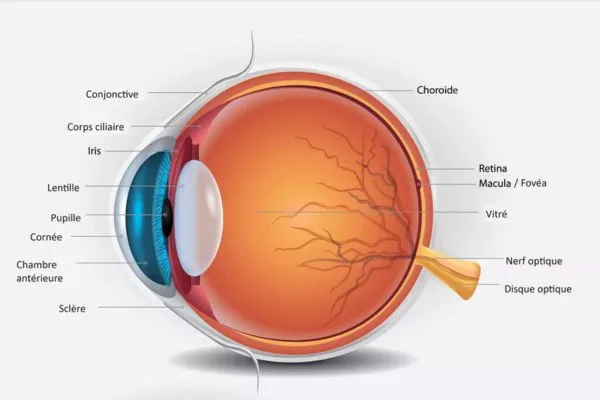
Votre œil fonctionne un peu comme un petit système sous pression qui doit rester finement équilibré pour vous offrir une vision nette et confortable. Quand cette tension trop forte dans l’œil est dans la bonne zone, les structures internes sont bien nourries et le nerf optique est protégé, ce qui permet de continuer à lire, conduire ou regarder au loin sans y penser.
Comprendre la pression intraoculaire simplement
La pression intraoculaire correspond à la force exercée par les liquides à l’intérieur du globe oculaire, un peu comme l’air dans un ballon qui lui permet de garder sa forme sans se déformer. Ce « remplissage » interne aide l’œil à rester rond, stable et capable de faire la mise au point correctement. Chez une personne en bonne santé, cette pression se situe généralement dans une zone dite normale.
- Pression considérée comme normale entre 10 et 21 mmHg
- Mesure exprimée en millimètres de mercure (mmHg) par l’ophtalmologue
- Légères variations possibles selon l’heure de la journée, l’individu et certains traitements
Le rôle crucial de l’humeur aqueuse
L’humeur aqueuse est un liquide clair qui circule en permanence à l’avant de l’œil. Produite par le corps ciliaire, elle nourrit la cornée et le cristallin, tout en participant au maintien de la forme du globe oculaire.
Pour que la tension reste équilibrée, ce liquide doit être fabriqué et évacué à la même vitesse. Si l’humeur aqueuse s’accumule parce qu’elle s’écoule moins bien, la pression monte peu à peu et peut finir par abîmer le nerf optique. C’est pour cela qu’un suivi régulier de la tension oculaire prend toute son importance, en particulier quand on souhaite garder une vision fiable sur le long terme.
Les valeurs normales de pression intraoculaire à connaître
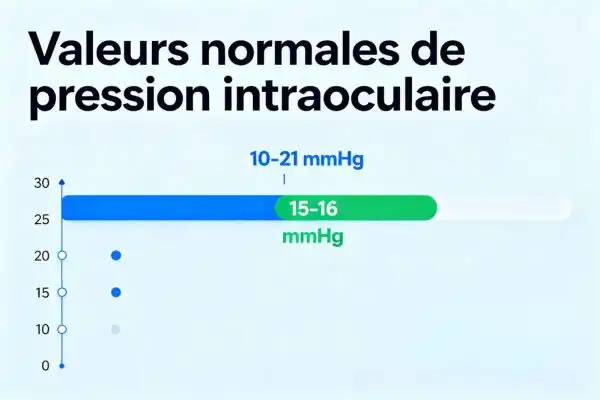
Pour garder les yeux en bonne santé, il est utile de savoir dans quelle zone se situe votre pression intraoculaire. Il s’agit de la force exercée à l’intérieur de l’œil, mesurée lors d’un examen ophtalmologique, un peu comme on vérifie la pression d’un pneu pour s’assurer qu’il tient bien la route.
Chez la plupart des personnes, la pression est considérée comme normale lorsqu’elle se situe dans une certaine plage, avec une moyenne enregistrée autour de valeurs intermédiaires. Ces chiffres servent de repères, mais ils doivent toujours être interprétés en fonction de votre profil.
- Plage généralement admise comme normale entre 10 et 21 mmHg
- Moyenne fréquemment observée autour de 15 à 16 mmHg
- Petites variations individuelles possibles sans que ce soit nécessairement anormal
Pour savoir si votre tension oculaire est vraiment rassurante, votre ophtalmologiste ne regarde pas seulement le chiffre affiché. Il tient compte d’éléments qui jouent un rôle important dans le risque de glaucome ou de fragilité du nerf optique.
- L’épaisseur de la cornée, qui peut faire paraître la pression plus haute ou plus basse qu’elle ne l’est réellement
- Votre historique familial, notamment s’il existe des cas de glaucome ou de pathologies oculaires
- L’aspect du nerf optique à l’examen, qui renseigne sur sa sensibilité à la pression
- Votre âge et votre terrain général, qui influencent la tolérance à une tension un peu élevée
La pression intraoculaire n’est pas figée, elle bouge légèrement au cours de la journée. Elle peut varier de 3 à 6 mmHg , avec des valeurs souvent un peu plus hautes le matin et plus basses le soir. Pour obtenir une vision fidèle de votre profil, votre médecin peut vous proposer plusieurs mesures espacées dans le temps plutôt qu’un seul chiffre isolé.
Enfin, même avec une pression située dans la « norme », certaines personnes peuvent malgré tout développer un glaucome si leur nerf optique est plus fragile. C’est pour cette raison qu’un suivi régulier chez l’ophtalmologiste reste indispensable, surtout si vous avez plus de 50 ans ou des facteurs de risque connus.
Comprendre ces chiffres n’est qu’une première étape. La suivante consiste à voir comment une pression trop élevée peut, concrètement, abîmer le nerf optique.
Tension oculaire et glaucome : comprendre le lien
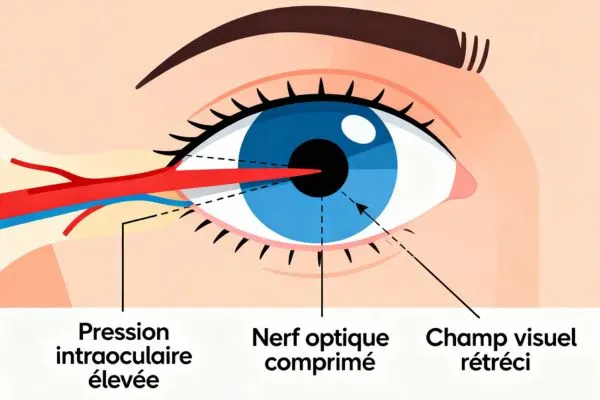
Une tension trop élevée dans l’œil ne provoque pas toujours de symptômes visibles, mais elle fait partie des principaux facteurs de risque du glaucome. Plus cette pression reste haute longtemps, plus le nerf optique est exposé à une sorte de « stress » mécanique et circulatoire, ce qui peut finir par altérer la vision de façon progressive et irréversible. Comprendre ce lien permet de prendre les bonnes habitudes de suivi, sans paniquer mais sans négliger non plus ce signal important.
Comment l’hypertension oculaire attaque le nerf optique
Lorsque la pression à l’intérieur de l’œil dépasse ce que le nerf optique peut tolérer, elle comprime les structures situées à l’arrière de l’œil. La micro‑circulation se fait moins bien, les fibres nerveuses sont moins bien irriguées et certaines cellules finissent par s’abîmer ou mourir.
Au fil du temps, cette atteinte fragilise le nerf optique et rétrécit le champ visuel, souvent sans que l’on s’en rende compte dans les premiers stades. C’est ce caractère silencieux qui rend le glaucome particulièrement redoutable et justifie une surveillance régulière de la pression intraoculaire.
Les différents types de glaucome liés à la pression
Il existe plusieurs formes de glaucome, avec chacune sa façon d’évoluer et son degré d’urgence. Toutes ne se manifestent pas de la même manière, mais la question de la pression reste presque toujours au centre.
- Glaucome à angle ouvert : forme la plus fréquente, qui progresse lentement. La pression est souvent trop élevée depuis longtemps, ce qui abîme petit à petit le nerf optique sans douleur nette au début
- Glaucome à angle fermé : situation d’urgence, avec une élévation brutale de la pression dans l’œil. Elle s’accompagne généralement de douleurs intenses, baisse de vision, œil rouge et nausées, et nécessite une prise en charge immédiate.
- Glaucome à pression normale : atteinte du nerf optique alors que la tension oculaire est dans la zone « normale ». Le nerf est simplement plus fragile ou la circulation plus délicate, ce qui impose un suivi attentif malgré des chiffres rassurants
- Glaucome secondaire : glaucome lié à une autre cause oculaire ou générale, comme un traumatisme, une inflammation, certains médicaments ou une autre maladie de l’œil
Savoir qu’il existe plusieurs formes de glaucome aide à comprendre pourquoi la pression dans l’œil ne suffit pas à elle seule à poser un diagnostic. D’où l’importance de combiner mesure de la pression, examen du nerf optique et suivi régulier pour protéger votre vision sur la durée et prévenir les risques liés à la tension oculaire.
Les symptômes de tension oculaire élevée qui doivent vous alerter

La particularité de cette pression élevée, c’est qu’elle évolue discrètement, sans gêne majeure au début. C’est pourquoi on la surnomme parfois le « voleur silencieux de la vue ». Mais certains signaux méritent toute votre attention, surtout si vous avez un risque de glaucome dans la famille ou déjà une fragilité oculaire.
Signes du glaucome chronique (lente évolution)
La plupart du temps, le glaucome chronique progresse sans douleur et sans baisse nette de la vision centrale, mais quelques indices peuvent vous mettre sur la voie.
- Rétrécissement progressif du champ visuel périphérique, souvent ignoré jusqu’à un stade avancé
- Difficultés à bien percevoir les contrastes ou à s’adapter aux changements de lumière
- Apparition de halos colorés autour des sources lumineuses, surtout la nuit
- Maux de tête sourds ou sensation de pression autour des yeux
Symptômes d’un glaucome aigu (urgence)
Cette forme de glaucome provoque une montée brutale de la tension, avec des signes difficiles à ignorer. Il faut consulter immédiatement si vous ressentez :
- Douleur intense dans l’œil ou autour
- Vision soudaine floue ou perte de la vue d’un œil
- Œil très rouge et dur, aspect vitreux
- Nausées, parfois accompagnées de vomissements, liées à la crise douloureuse
Autres symptômes à ne pas négliger
Même en dehors de ces tableaux, certains signaux plus diffus doivent vous amener à demander un examen ophtalmologique :
- Fatigue oculaire inhabituelle lors de la lecture ou des écrans
- Besoin fréquent de modifier sa correction visuelle sans retrouver un bon confort
- Gêne persistant en lumière tamisée, difficulté dans les lieux peu éclairés
Si cette gêne s’accompagne surtout d’irritation et de larmoiement, cela peut aussi évoquer un
œil qui pleure, d’où l’intérêt d’un avis pour distinguer sécheresse, irritation et problème de pression.
Ne pas attendre que la vision baisse pour réagir est capital. Un examen régulier chez l’ophtalmologiste est le meilleur moyen de détecter la tension oculaire avant tout dommage irréversible.
Pourquoi la surveillance devient cruciale après 50 ans
À partir d’un certain âge, les yeux deviennent un peu plus sensibles aux variations de tension oculaire et aux agressions du temps. Ce n’est pas une fatalité, mais cela signifie qu’un simple contrôle de vue ne suffit plus, il faut aussi vérifier régulièrement ce qui se passe à l’intérieur de l’œil. Un suivi régulier permet de repérer très tôt les déséquilibres de pression et d’intervenir avant que le nerf optique ne soit abîmé.
Changements naturels de l’œil avec l’âge
Avec les années, plusieurs mécanismes internes de l’œil perdent un peu de leur efficacité, ce qui peut favoriser l’élévation de la tension.
- Le trabéculum, sorte de « grille de drainage » de l’humeur aqueuse, devient moins performant, ce qui ralentit l’évacuation du liquide
- La production d’humeur aqueuse peut se modifier, créant un déséquilibre entre ce qui est produit et ce qui s’évacue
- La cornée a tendance à perdre légèrement en épaisseur et en élasticité, ce qui influence la manière dont la pression est mesurée et ressentie
- Le nerf optique, lui, devient plus vulnérable aux variations de pression et tolère moins bien les excès prolongés
Risques et statistiques après 50 ans
Les chiffres montrent clairement que le risque de glaucome augmente avec le temps, même chez des personnes qui voyaient très bien jusque‑là.
- Avant 40 ans, le risque reste en dessous de 1%, ce qui explique qu’on en parle peu à cet âge
- Entre 50 et 60 ans, ce risque grimpe autour de 2 à 3%, surtout en cas d’antécédents familiaux ou de facteurs associés
- Au‑delà de 70 ans, il peut atteindre 4 à 7%, ce qui justifie pleinement des contrôles plus rapprochés
On estime qu’en France, environ un million de personnes vivent avec un glaucome, et que près de la moitié l’ignore encore. D’où l’importance de ne pas attendre les premiers symptômes pour consulter et d’intégrer la surveillance de la tension oculaire dans son suivi de santé, au même titre que la pression artérielle ou le cholestérol.
Les facteurs de risque du glaucome à surveiller
Pour protéger vos yeux sur la durée, il est utile de savoir si vous faites partie des personnes plus exposées au glaucome. Certains facteurs ne peuvent pas être modifiés, d’autres, en revanche, peuvent être mieux contrôlés grâce à votre suivi médical et à votre hygiène de vie.
Facteurs non modifiables
Ce sont ceux que l’on ne choisit pas, mais qui doivent inciter à un contrôle plus régulier.
- Âge avancé, avec un risque qui augmente nettement à partir de la cinquantaine
- Antécédents familiaux de glaucome, surtout chez les parents proches ou frères et sœurs
- Origine ethnique, le risque étant plus élevé chez les personnes d’origine africaine ou antillaise
- Anatomie oculaire particulière, comme certaines formes d’angle étroit ou de nerf optique plus fragile
Facteurs médicaux et modifiables
Ici, le but n’est pas de culpabiliser, mais de prendre conscience de ce qui peut être mieux surveillé ou traité.
- Myopie forte (au‑delà de -6 dioptries), qui s’accompagne d’un globe oculaire plus long et plus fragile
- Diabète, surtout s’il est mal équilibré dans le temps
- Hypertension artérielle et autres problèmes cardiovasculaires, qui influencent la circulation au niveau du nerf optique
- Apnée du sommeil, avec des baisses répétées d’oxygénation pendant la nuit
- Migraines avec aura, parfois associées à une sensibilité vasculaire particulière
Certains traitements jouent également un rôle, en particulier les corticoïdes pris au long cours (en collyre, comprimés, inhalateurs), qui peuvent faire monter la pression intraoculaire. De même, des lésions de traumatisme oculaire ou de chirurgie de l’œil justifient une vigilance accrue.
Mieux connaître vos propres facteurs de risque permet d’avoir un échange plus précis avec votre ophtalmologiste et de mettre en place un plan de surveillance adapté. C’est une façon simple de prendre soin de votre vision dès maintenant, plutôt que d’attendre l’apparition de dommages irréversibles.
Les examens ophtalmologiques essentiels pour contrôler votre pression oculaire
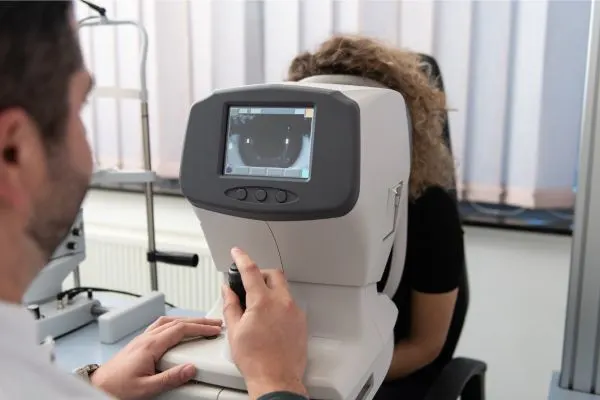
Pour garder une bonne vision sur la durée, les simples lunettes ne suffisent pas, il faut aussi vérifier comment se porte votre tension oculaire. Les examens réalisés par l’ophtalmologiste permettent de mesurer précisément cette pression et de repérer d’éventuels signes de glaucome avant qu’ils n’abîment le nerf optique.
La tonométrie : un examen de précision
La tonométrie est l’examen de référence pour mesurer la pression à l’intérieur de l’œil. Selon votre sensibilité et votre profil, le spécialiste choisit la méthode la plus adaptée.
- Tonométrie à aplanation de Goldmann : méthode de référence, réalisée au cabinet avec un léger contact sur la cornée après une goutte anesthésiante, pour une mesure très précise de la pression
- Tonométrie à air pulsé : technique sans contact, où un petit jet d’air déforme la cornée pendant une fraction de seconde. Pratique pour le dépistage et bien toléré par la plupart des patients
- Tonométrie de rebond : utiliser une petite sonde qui effleure spécifiquement la cornée, souvent employée chez les personnes plus sensibles ou dans certains suivis spécifiques
L’examen du fond d’œil : une vision globale de votre nerf optique
L’examen du fond d’œil vient compléter la mesure de la tension oculaire. Après dilatation des pupilles, l’ophtalmologiste observe directement le nerf optique et la rétine pour vérifier s’il existe des signes de fragilisation ou de glaucome.
Ces examens permettent à la fois de surveiller votre pression oculaire, de détecter d’éventuels problèmes à un stade précoce et de limiter le risque de perte de vision. Ne pas attendre l’apparition de symptômes marqués pour prendre rendez-vous, c’est se donner de vraies chances de protéger sa vue sur le long terme, en particulier après 50 ans.
À quelle fréquence faire vérifier votre tension oculaire après 50 ans

Passé un certain cap, faire contrôler régulièrement ses yeux devient un vrai réflexe de santé, au même titre que surveiller sa tension artérielle ou son cholestérol. La bonne nouvelle, c’est qu’en adaptant le rythme des visites chez l’ophtalmologiste à votre profil, vous augmentez fortement vos chances de repérer une tension oculaire trop élevée avant qu’elle ne fasse des dégâts.
Si vous ne présentez pas de risque particulier, les repères sont généralement les suivants :
- Entre 50 et 64 ans : un contrôle complet de la vue et de la pression intraoculaire tous les 2 à 4 ans, sauf apparition de symptômes entre‑temps
- Après 65 ans : un contrôle annuel est vivement recommandé, même si vous n’avez pas de gêne particulière
Certains profils seraient en revanche soumis à une surveillance plus rapprochée, car le risque de glaucome ou d’hypertension oculaire y est plus élevé.
- Antécédents familiaux de glaucome
- Myopie importante
- Origine africaine ou antillaise
- Cornée fine ou particularités anatomiques de l’œil
- Diagnostic préalable d’hypertension oculaire
Dans ces situations, l’ophtalmologiste peut proposer des visites tous les 6 à 12 mois, avec mesure de la pression, examen du nerf optique et parfois champ visuel. En cas de glaucome avéré, le suivi est souvent encore plus régulier, autour de tous les 3 à 6 mois, afin d’ajuster le traitement et de s’assurer que le nerf optique reste stable.
L’idée n’est pas d’être constamment inquiet, mais de ne pas attendre que la vision baisse pour réagir. Le glaucome peut évoluer longtemps sans signe évident, alors qu’un diagnostic précoce permet de préserver la vue dans de très bonnes conditions. Si vous avez le moindre doute ou plusieurs facteurs de risque, mieux vaut en parler tôt avec votre spécialiste et trouver avec lui le rythme de surveillance qui vous convient.
Les traitements disponibles pour réduire la pression intraoculaire
Lorsque la pression intraoculaire commence à monter, il existe heureusement des solutions efficaces pour la faire redescendre et protéger le nerf optique. Ces traitements sont adaptés à chaque personne, en fonction de la gravité, de la tolérance et des autres problèmes de santé, pour que vous puissiez les suivre sans trop d’inconfort au quotidien.
Les collyres : votre première ligne de défense
La plupart du temps, le traitement débute par des gouttes ophtalmiques à instiller régulièrement. Elles agissent soit en diminuant la production de liquide dans l’œil, soit en améliorant son drainage, et sont souvent très efficaces dès les premiers mois.
Voici les principales classes utilisées :
- Analogues des prostaglandines : favorisent l’évacuation de l’humeur aqueuse par la voie naturelle, avec une réduction de la pression de 25 à 33%. Une goutte le soir suffit généralement, et ils sont bien tolérés par beaucoup de personnes
- Bêta-bloquants : réduisent la fabrication d’humeur aqueuse au niveau du corps ciliaire, ce qui aide à stabiliser la tension sans effet immédiat sur la vision
- Inhibiteurs de l’anhydrase carbonique : freinent la production de liquide intraoculaire, souvent utilisés en complément d’autres collyres pour un effet renforcé, avec une instillation plus fréquente
- Agonistes alpha-adrénergiques : agissent à la fois sur la production et le drainage du liquide, offrant une action double qui peut être précieuse en cas de tension modérée à élevée
Ces collyres sont prescrits pour une utilisation à long terme, avec un suivi pour ajuster la posologie ou changer de molécule si besoin. L’essentiel est de bien les intégrer à votre routine pour éviter les oublis, qui pourraient faire remonter la pression.
Solutions chirurgicales et laser avancées
Si les collyres ne suffisent pas ou provoquent des effets secondaires gênants, des options plus techniques peuvent être envisagées, souvent en ambulatoire avec une récupération rapide.
| Technique | Objectif | Efficacité |
|---|---|---|
| Trabéculoplastie laser SLT | Améliorer le drainage naturel de l’humeur aqueuse à travers le trabéculum | 75-80% de réussite initiale, avec un effet durable de plusieurs années, sans incision |
| Trabéculectomie | Créer une nouvelle voie d’évacuation pour le liquide, en formant une « bulle » filtrante | Contrôle à long terme de la pression, particulièrement pour les cas avancés, avec une baisse significative et stable |
| Techniques MIGS | Interventions mini-invasives pour ouvrir des voies de drainage, souvent combinées à une chirurgie de la cataracte | Profil de sécurité amélioré, avec moins de risques et une récupération rapide, idéal pour une tension modérée |
Le choix du traitement se fait toujours en discussion avec votre ophtalmologiste, qui évalue votre nerf optique, votre tension actuelle et vos préférences. L’objectif est de trouver une approche qui vous permettra de garder une vision nette et confortable, sans alourdir votre quotidien plus que nécessaire.
Au-delà des traitements médicaux, votre mode de vie joue aussi un rôle de soutien important pour vos yeux.
Hygiène de vie et santé des yeux : vos actions au quotidien

Prendre soin de vos yeux passe également par de petits gestes répétés, qui soutiennent la tension oculaire et la santé globale de la vision. Après 50 ans, savoir quand consulter fait aussi partie de ces réflexes simples qui aident les yeux à mieux vieillir, sans changements radicaux.
Une alimentation amie de vos yeux
Certains aliments apportent des nutriments précieux pour la rétine, le nerf optique et les vaisseaux sanguins des yeux. Ces choix alimentaires sont également utiles pour protéger la rétine sur le long terme, notamment face aux maladies liées à l’âge comme la DMLA.
- Légumes verts à feuilles comme les épinards ou le chou frisé, riches en antioxydants protecteurs
- Poissons gras (saumon, maquereau, sardines) apportant des oméga‑3 bénéfiques pour la microcirculation
- Fruits et légumes colorés, sources de bêta-carotène, de lutéine et de zéaxanthine
- Aliments riches en vitamines A, C et E, qui aident à lutter contre le stress oxydatif
Bouger pour protéger votre vision
L’activité physique régulière est un autre allié pour vos yeux. Un exercice d’endurance modéré comme la marche rapide ou la natation, 30 à 40 minutes, 4 à 5 fois par semaine, contribue à équilibrer la circulation et à stabiliser certains facteurs de risque cardiovasculaires pouvant influencer la pression oculaire.
Les bons réflexes du quotidien
D’autres habitudes du quotidien peuvent aussi faire la différence
- Porter des lunettes de soleil avec protection UV pour préserver la rétine et le cristallin
- Limiter la consommation de caféine si vous êtes sensible aux variations de pression
- Prendre soin de votre gestion du stress (respiration, relaxation, pauses)
- Dormir suffisamment pour laisser aux yeux le temps de récupérer
- Arrêter de fumer, le tabac fragilisant la circulation et les tissus oculaires
Ces gestes ne remplacent jamais un suivi ophtalmologique, mais le complètent. L’idéal est de combiner une hygiène de vie favorable à vos yeux avec des consultations régulières, afin d’adapter les conseils et les traitements à votre situation personnelle.
Les signes d’urgence : quand consulter immédiatement

Certains symptômes oculaires imposent de réagir sans attendre, pour éviter une perte de vision parfois irréversible. Si vous ressentez l’un des signes suivants, il est crucial de consulter un ophtalmologiste en urgence.
Douleur dans l’œil et vision floue soudaine
Ces situations évoquent une élévation brutale de la pression intraoculaire, souvent due à un glaucome aigu ou à une autre pathologie grave.
- Douleur oculaire sévère, soudaine et persistante
- Vision qui devient brutalement floue ou altérée sans explication claire
- Maux de tête intenses, surtout autour ou derrière l’œil
- Sensibilité extrême à la lumière, parfois accompagnée de nausées et vomissements
- Œil très rouge, pupille dilatée qui ne réagit pas à la lumière
Ne pas attendre : une crise aiguë de glaucome peut faire perdre la vue en quelques heures si elle n’est pas traitée rapidement.
Champ visuel qui se rétrécit progressivement
C’est le signe d’un glaucome chronique ou d’une autre atteinte du nerf optique. Même si ce n’est pas douloureux, il faut consulter pour éviter que la maladie progresse.
- Réduction de la perception périphérique, tendance à se connaître ou à mal anticiper les mouvements latéraux
- Apparition de zones sombres ou de « trous noirs » dans la vision
- Rétrécissement progressif de la vision latérale, qui empêche de voir en « panorama »
Agir tôt permet d’enrayer la maladie et de préserver le reste du champ visuel.
Ne sous-estimez pas ces symptômes. La vue est précieuse, et une consultation rapide reste le meilleur moyen de préserver le potentiel visuel à long terme.
Conclusion
La tension oculaire joue un rôle central dans la santé de vos yeux, en particulier à partir de 50 ans, et la bonne nouvelle est qu’un suivi régulier permet souvent d’éviter les complications les plus graves comme le glaucome. Chaque rendez-vous chez l’ophtalmologiste est une occasion de vérifier où vous en êtes, d’ajuster au besoin le traitement et de garder votre vision sous protection rapprochée.
Mieux comprendre ce qu’est la pression dans l’œil, connaître vos facteurs de risque et ne pas attendre l’apparition de symptômes pour consulter, vous donne une vraie longueur d’avance. Même en l’absence de gêne, des familles confirmées, un âge plus avancé ou certaines maladies associées justifient de demander un avis médical plutôt que de remettre à plus tard.
De votre côté, vous pouvez déjà soutenir vos yeux en adoptant quelques habitudes protectrices pour votre vision, comme une hygiène de vie équilibrée et le respect de vos rendez-vous ophtalmologiques. La prévention reste la meilleure façon de limiter les problèmes liés à la pression intraoculaire et de continuer à profiter pleinement de ce que vous aimez regarder.
Lorsqu’un diagnostic est posé tôt, les traitements actuels permettent le plus souvent de stabiliser la tension et de préserver la vision sur le long terme. L’essentiel est de rester informé, de dialoguer avec votre ophtalmologiste et de poser toutes les questions nécessaires pour comprendre les choix qui vous sont proposés.
⚠️ Avertissement Médical Important
Le contenu de cet article est rédigé à titre informatif et éducatif uniquement. Il ne remplace pas une consultation médicale, un diagnostic ou un traitement prescrit par un professionnel de santé.
En cas de symptômes oculaires ou de gêne visuelle, consultez immédiatement un ophtalmologue. Ne modifiez jamais un traitement oculaire sans avis médical.
Points clés à retenir
- Une tension oculaire élevée expose à un risque de glaucome et de perte de vision après 50 ans.
- Même sans symptômes, un suivi ophtalmologique régulier est indispensable pour détecter et agir tôt.
- Les collyres sont le traitement de première intention, avec possibilité de recours au laser ou à la chirurgie si besoin.
- Une hygiène de vie adaptée : alimentation riche en nutriments, protection solaire, activité physique, gestion du stress et arrêt du tabac soutient la santé oculaire.
- La prévention passe par une vigilance sur les facteurs de risque (antécédent familial, myopie, diabète…) et la réactivité en cas de signes d’urgence visuelle.
FAQ
Qu’est-ce que la tension oculaire exactement ?
La tension oculaire, ou pression intraoculaire, correspond à la pression exercée par le liquide à l’intérieur de l’œil. En temps normal, elle se situe autour de 10 à 21 mmHg et permet au globe oculaire de garder sa forme et de bien fonctionner. Quand cette pression reste trop élevée, elle peut finir par abîmer le nerf optique et favoriser l’apparition d’un glaucome.
Quels sont les symptômes d’une tension oculaire élevée ?
Le plus souvent, une tension oculaire élevée ne provoque aucun symptôme au début, ce qui la rend difficile à repérer sans examen. Avec le temps, certains signes peuvent toutefois apparaître, comme un champ visuel qui se rétrécit, des difficultés à s’adapter aux changements de lumière, des halos autour des sources lumineuses, des maux de tête répétés ou une sensation de fatigue oculaire inhabituelle.
À quelle fréquence faut-il vérifier sa tension oculaire après 50 ans ?
En l’absence de facteur de risque particulier, un contrôle complet de la vue incluant la tension oculaire tous les 2 à 4 ans entre 50 et 64 ans est en général suffisant. Après 65 ans, un suivi tous les 1 à 2 ans est recommandé. Si vous avez des familiaux de glaucome ou d’autres risques connus, votre ophtalmologiste pourra vous conseiller un rythme annuel, voire plus rapproché.
Comment traite-t-on une tension oculaire élevée ?
Le traitement repose d’abord sur des collyres qui permettent de faire baisser la pression intraoculaire, soit en diminuant la production de liquide, soit en améliorant son évacuation. Selon votre situation, le médecin choisira une ou plusieurs familles de gouttes adaptées. Lorsque les collyres ne suffisent pas ou ne sont pas bien tolérés, des solutions au laser ou des interventions chirurgicales peuvent être proposées pour mieux contrôler la pression sur le long terme.
Quels sont les principaux facteurs de risque du glaucome ?
Les principaux facteurs de risque du glaucome sont l’âge qui avance, les antécédents familiaux et certaines origines ethniques plus exposées. Une myopie forte, le diabète, l’hypertension artérielle, les maladies cardiovasculaires, l’apnée du sommeil ou encore certaines migraines peuvent aussi augmenter le risque. Un ancien traumatisme de l’œil ou certaines chirurgies oculaires comptent également parmi les éléments à surveiller.
Quand faut-il consulter en urgence ?
Il faut consulter en urgence si vous ressentez une douleur oculaire intense, une vision présente floue, l’apparition de halos colorés autour des lumières, ou si ces symptômes s’accompagnent de nausées ou d’un malaise. Un champ visuel qui se rétrécit brutalement ou la sensation de « ne plus voir sur les côtés » doit aussi alerter. Dans ces cas, il ne faut pas attendre le prochain rendez-vous de routine.
Comment prévenir les problèmes de tension oculaire ?
Vous pouvez agir au quotidien en adoptant une hygiène de vie favorable à vos yeux : activité physique régulière, alimentation riche en fruits, légumes et bons acides gras, protection solaire avec des lunettes filtrant les UV, gestion du stress, sommeil suffisant, arrêt du tabac et modération de la caféine. Ces gestes completent, mais ne remplacent pas des examens ophtalmologiques réguliers, qui restent indispensables pour surveiller votre tension oculaire et intervenir à temps si nécessaire.





