Vous faites attention à ce que vous mangez, vous bougez régulièrement, et pourtant la balance ne bouge plus. Vous vous sentez fatigué après les repas, vous craquez pour le sucre sans raison apparente, et ce tour de taille reste obstinément là. Vous dormez mal, vous manquez d’énergie en milieu d’après-midi, et cette sensation de brouillard mental après le déjeuner devient presque normale.
La résistance à l’insuline pourrait bien être la pièce manquante du puzzle. Ce trouble métabolique silencieux touche une part croissante de la population après 50 ans, souvent sans qu’aucun médecin ne l’ait jamais évoqué. Avec des ajustements ciblés du mode de vie, de nombreuses personnes ont retrouvé un équilibre métabolique durable — parfois en seulement 8 à 12 semaines.
Qu’est-ce que la résistance à l’insuline ? Le fléau qui avance masqué
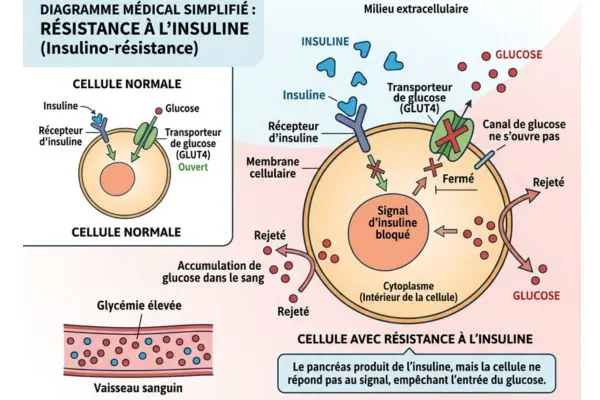
La résistance à l’insuline est un trouble métabolique dans lequel les cellules du foie, des muscles et du tissu adipeux ne répondent plus correctement aux signaux de l’insuline. Pour compenser, le pancréas produit des quantités croissantes de cette hormone — jusqu’à l’épuisement, parfois.
Ce qui rend ce trouble particulièrement insidieux, c’est son invisibilité. Pendant des années, voire des décennies, la glycémie à jeun peut rester dans des valeurs normales. Les résultats d’analyse semblent normaux en apparence. Et pourtant, un dérèglement hormonal profond s’installe progressivement, à l’abri de tout radar médical classique.
C’est précisément pourquoi la résistance à l’insuline est souvent qualifiée de « fléau silencieux », elle avance masquée, sans symptôme évident, jusqu’à ce que le tableau clinique devienne impossible à ignorer. On estime qu’environ 1 adulte sur 3 après 50 ans présente un degré variable de résistance à l’insuline, sans en être conscient. Un chiffre qui souligne l’urgence d’un dépistage précoce.
Comment savoir si vous êtes concerné ? Les signes et le bon diagnostic
Les symptômes qui ne trompent pas
Le corps envoie des signaux, mais on les attribue souvent à « l’âge » ou à la fatigue du quotidien. Voici les signaux d’alerte à reconnaître :
- Fatigue post-repas persistante : vous avez envie de dormir après le déjeuner, même léger. C’est souvent le signe d’un pic d’insuline suivi d’un effondrement glycémique.
- Fringales de sucre ou de glucides : votre cerveau, privé d’énergie stable, réclame du carburant rapide.
- Graisse abdominale localisée : le fameux « ventre de stress », difficile à perdre même avec un régime, est un marqueur classique de l’hyperinsulinisme.
- Acanthosis nigricans : des taches sombres et veloutées dans les plis du cou, des aisselles ou de l’aine. Ce signe cutané est un indicateur direct d’hyperinsulinémie chronique.
- Difficultés à perdre du poids : vous mangez moins mais vous ne maigrissez pas. L’insuline élevée en est souvent responsable.
Le diagnostic d’expert : pourquoi la glycémie seule ne suffit pas
Un bilan sanguin classique mesure la glycémie à jeun. C’est utile, mais insuffisant. Une glycémie normale ne garantit pas une insulinémie normale.
Le test le plus révélateur est l’indice HOMA-IR (Homeostasis Model Assessment of Insulin Resistance). Il se calcule à partir de deux mesures réalisées à jeun : la glycémie et l’insulinémie.
| Valeur HOMA-IR | Interprétation |
|---|---|
| < 1,6 | Sensibilité à l’insuline optimale |
| 1,6 – 2,4 | Zone de vigilance |
| > 2,4 – 2,5 | Résistance à l’insuline avérée |
Si vous suspectez un problème métabolique, demandez à votre médecin de prescrire, en complément de la glycémie, une insulinémie à jeun. Ces deux valeurs ensemble vous donnent une image bien plus fidèle de votre réalité métabolique.
Pourquoi la résistance à l’insuline bloque-t-elle votre perte de poids ?

C’est la question que se posent des milliers de personnes frustrées par leurs efforts infructueux. La réponse est métabolique, et elle est précise.
Le mécanisme de stockage : l’insuline comme « clé défaillante »
Normalement, l’insuline est la clé qui ouvre les cellules pour laisser entrer le glucose. Lorsqu’elle fonctionne mal, le glucose ne peut plus entrer correctement dans les cellules musculaires. Il reste en excès dans le sang. Le foie, pour gérer cet excès, le convertit en triglycérides, qui sont ensuite stockés — en priorité — dans le tissu abdominal.
Résultat : plus votre résistance est marquée, plus votre corps est en mode « stockage permanent », quelles que soient les calories ingérées.
Le blocage de la lipolyse : votre graisse reste prisonnière
Voici le mécanisme le plus mal compris. La lipolyse est le processus par lequel votre corps puise dans ses réserves de graisse pour produire de l’énergie. Or, l’insuline — même à des niveaux modérément élevés — inhibe directement la lipolyse.
Concrètement : tant que l’insuline circule en excès dans votre sang, votre corps ne peut tout simplement pas brûler ses propres graisses. Vous pouvez courir, vous pouvez jeûner, mais les mécanismes biologiques sont bloqués à la source.
C’est pourquoi la première étape de toute stratégie de perte de poids durable après 50 ans devrait être : restaurer la sensibilité à l’insuline.
Focus Femmes : hormones, SOPK et cycles perturbés

La résistance à l’insuline a un impact particulièrement profond sur la santé hormonale féminine — un lien encore trop peu expliqué en consultation.
Le lien avec les androgènes
L’excès d’insuline stimule les ovaires et les glandes surrénales à produire davantage d’androgènes — les hormones dites « masculinisantes ». Ce déséquilibre peut provoquer :
- Une acné hormonale persistante, souvent sur le menton et la mâchoire
- Une chute de cheveux de type androgénétique
- Des cycles menstruels irréguliers ou absents
- Une pilosité excessive (hirsutisme)
Le SOPK : la résistance à l’insuline au cœur du problème
Le Syndrome des Ovaires Polykystiques (SOPK) touche entre 8 et 13 % des femmes en âge de procréer. Dans la majorité des cas, la résistance à l’insuline en est le moteur principal, même chez des femmes de poids normal. Améliorer la sensibilité à l’insuline est aujourd’hui reconnu comme l’une des approches thérapeutiques les plus efficaces dans la prise en charge du SOPK.
Impact sur la progestérone
L’inflammation chronique associée à l’hyperinsulinémie peut désensibiliser les récepteurs à la progestérone. Résultat : même si les taux de progestérone sont « normaux » dans le sang, leur action cellulaire est diminuée. Cela peut se traduire par des symptômes prémenstruels accentués, des troubles du sommeil en deuxième partie de cycle, ou des difficultés à maintenir une grossesse.
Le protocole de régulation : ce qui fonctionne vraiment

1. L’alimentation « anti-insuline »
Le modèle méditerranéen : un cadre éprouvé
Le régime méditerranéen ou crétois reste la référence scientifique pour améliorer la sensibilité à l’insuline. Ses piliers :
- Légumes et fibres en abondance à chaque repas
- Bonnes graisses : huile d’olive extra-vierge, avocats, noix, amandes
- Protéines de qualité : poissons gras (sardines, maquereau, saumon), légumineuses, œufs
- Limitation des sucres rapides et des céréales raffinées
Maîtriser l’index glycémique (IG)
L’objectif n’est pas de supprimer les glucides, mais de choisir ceux qui n’affolent pas l’insuline. Voici un repère simple :
| Glucides à favoriser (IG bas) | Glucides à limiter (IG élevé) |
|---|---|
| Quinoa, sarrasin, lentilles | Pain blanc, riz blanc |
| Patate douce, légumineuses | Pommes de terre en purée |
| Flocons d’avoine bruts | Céréales du petit-déjeuner sucrées |
| Fruits entiers (pomme, baies) | Jus de fruits, sodas |
Les bonnes associations alimentaires
Règle d’or à adopter immédiatement : ne jamais consommer de glucides seuls. Associez-les systématiquement à :
- Des fibres (légumes, son d’avoine) : ralentissent l’absorption du glucose
- Des protéines (œufs, poisson, légumineuses) : diminuent le pic glycémique
- Des bonnes graisses (huile d’olive, avocats) : modèrent la réponse insulinique
Un fruit seul = pic d’insuline. Un fruit + une poignée d’amandes = réponse glycémique douce. Cette nuance change tout.
Le rôle souvent oublié de la mastication
Bien mâcher ses aliments n’est pas un conseil de grand-mère : c’est une stratégie métabolique. La mastication déclenche la sécrétion de salive et d’enzymes digestives, favorise la satiété via les signaux nerveux, et réduit la vitesse d’absorption des glucides. Prenez le temps de mâcher chaque bouchée au moins 20 fois. Votre pancréas vous remerciera.
2. L’activité physique stratégique
Les muscles : vos meilleures « éponges à glucose »
Les cellules musculaires ont la capacité d’absorber le glucose sans insuline lors d’un effort physique. C’est l’un des mécanismes les plus puissants pour contourner la résistance. Le renforcement musculaire (musculation, pilates, yoga actif, marche nordique) 2 à 3 fois par semaine est donc prioritaire — pas seulement le cardio.
Plus votre masse musculaire est importante, plus votre capacité à réguler la glycémie est grande. Après 50 ans, préserver et développer le muscle est une décision métabolique autant qu’esthétique.
La marche digestive : 10 minutes qui changent tout
Une marche douce de 10 à 15 minutes après le repas peut réduire significativement la glycémie post-prandiale — parfois autant qu’un médicament. Ce n’est pas anecdotique : des études publiées dans des revues de diabétologie le confirment. Les muscles des jambes, en se contractant, absorbent le glucose circulant sans avoir besoin d’insuline.
3. Sommeil et gestion du stress : le facteur oublié
Le cortisol : l’ennemi silencieux
Le cortisol, hormone du stress, a une action directement hyperglycémiante : il stimule la libération de glucose dans le sang pour préparer le corps à « fuir ou combattre ». Or, en état de stress chronique, ce mécanisme s’emballe. Le glucose monte, l’insuline monte, la résistance s’aggrave. C’est un cercle vicieux qu’il faut briser.
Pratiques efficaces pour réduire le cortisol : respiration cohérence cardiaque (5 minutes matin et soir), méditation guidée, yoga doux, marche en nature.
L’hygiène du sommeil : une nuit peut tout changer
Une seule nuit de sommeil insuffisant suffit à augmenter la résistance à l’insuline. Les hormones de l’appétit (ghréline et leptine) sont dérégulées, les envies de sucre explosent, et la sensibilité à l’insuline chute. Visez :
- 7 à 9 heures de sommeil par nuit
- Une heure de coucher régulière (même le week-end)
- Une chambre fraîche (18-19°C), sombre et sans écrans
Approche micronutritionnelle : les suppléments qui font la différence

Une alimentation équilibrée reste la base, mais certains micronutriments jouent un rôle validé scientifiquement dans la régulation de l’insuline.
Les minéraux indispensables
- Magnésium : cofacteur de plus de 300 enzymes, il est impliqué directement dans la signalisation insulinique. La carence en magnésium est très fréquente et aggrave la résistance. Sources : amandes, épinards, graines de courge, chocolat noir 85%+.
- Zinc : essentiel à la synthèse et à la sécrétion de l’insuline par le pancréas. Sources : huîtres, viande rouge maigre, pépins de courge.
- Chrome : améliore l’action de l’insuline au niveau cellulaire. Présent dans le brocoli, les noix, le foie de veau.
- Vitamine D : un taux bas de vitamine D est fortement corrélé à la résistance à l’insuline. La supplémentation (souvent nécessaire après 50 ans, surtout en hiver) améliore la sensibilité cellulaire.
La berbérine : l’actif star
La berbérine, extraite de plantes comme le berbéris, est l’un des composés naturels les plus étudiés pour la régulation glycémique. Son mécanisme d’action est triple :
- Elle améliore la sensibilité des récepteurs à l’insuline
- Elle réduit la production de glucose par le foie (néoglucogenèse)
- Elle active l’enzyme AMPK — souvent appelée « l’interrupteur métabolique » — qui favorise la combustion des graisses
Certains essais cliniques suggèrent des effets comparables à la metformine sur certains marqueurs glycémiques, bien que des études à plus grande échelle soient encore nécessaires pour confirmer ces résultats. Consultez votre médecin avant de commencer, surtout si vous prenez d’autres médicaments.
La cannelle de Ceylan
À ne pas confondre avec la cannelle Cassia (la plus courante en grande surface), la cannelle de Ceylan contient des polyphénols qui imitent partiellement l’action de l’insuline et stimulent les transporteurs de glucose dans les cellules musculaires. Une demi-cuillère à café par jour dans un yaourt, un smoothie ou une tisane constitue un complément simple et agréable.
Oméga-3 (EPA/DHA)
Les acides gras oméga-3 d’origine marine agissent sur la fluidité des membranes cellulaires, ce qui améliore la qualité des récepteurs à l’insuline. Ils réduisent également l’inflammation de bas grade — l’un des moteurs de la résistance. Sources : poissons gras 2 à 3 fois par semaine, ou complémentation en huile de poisson de qualité (2 à 3 g d’EPA/DHA par jour).
Conclusion
La résistance à l’insuline est un trouble fréquent, souvent ignoré, et pourtant au cœur de nombreux problèmes de santé après 50 ans : prise de poids abdominale rebelle, fatigue chronique, dérèglements hormonaux, prédiabète. Mais elle n’est pas une sentence.
À chaque repas bien construit, à chaque marche post-prandiale, à chaque nuit réparatrice, vous envoyez à votre métabolisme un signal puissant : reprends ton équilibre. Le corps humain, même à 55 ou 65 ans, conserve une remarquable capacité d’adaptation.
La route vers une meilleure sensibilité à l’insuline ne demande ni privation extrême, ni effort surhumain. Elle demande de la constance, de la curiosité, et quelques ajustements stratégiques — ceux que vous venez de lire.
⚠️ Avertissement Médical Important
Cet article est rédigé à titre informatif et éducatif. La résistance à l’insuline est un trouble métabolique
sérieux. Tout diagnostic, traitement ou supplémentation doit être réalisé sous supervision médicale. Consultez votre médecin avant toute modification alimentaire importante, surtout si vous prenez des médicaments.
Points Clés à Retenir
- La résistance à l’insuline avance masquée — la glycémie à jeun peut rester normale pendant des années, donnant une fausse impression de bonne santé métabolique
- 1 adulte sur 3 après 50 ans est concerné sans le savoir — le dépistage précoce via l’indice HOMA-IR est essentiel
- L’insuline en excès bloque la lipolyse — tant qu’elle circule en excès, le corps ne peut pas brûler ses propres graisses, quels que soient les efforts fournis
- La glycémie seule ne suffit pas — demandez à votre médecin une insulinémie à jeun pour calculer votre indice HOMA-IR
- L’alimentation méditerranéenne est la référence — fibres, bonnes graisses, protéines de qualité et glucides à index glycémique bas
- Ne jamais consommer des glucides seuls — associez-les toujours à des fibres, protéines ou bonnes graisses pour atténuer le pic insulinique
- 10 minutes de marche après le repas peuvent réduire significativement la glycémie post-prandiale — aussi efficace que certains médicaments
- Le renforcement musculaire est prioritaire — les muscles absorbent le glucose sans insuline lors de l’effort, c’est le mécanisme le plus puissant contre la résistance
- Une seule nuit de mauvais sommeil suffit à aggraver la résistance à l’insuline — visez 7 à 9 heures par nuit
- La berbérine et la cannelle de Ceylan sont les compléments les mieux documentés — toujours sous avis médical
- C’est réversible — en 8 à 12 semaines d’ajustements ciblés, l’indice HOMA-IR peut revenir à des valeurs normales
FAQ
Le jeûne intermittent est-il recommandé en cas de résistance à l’insuline ?
Oui, mais avec progressivité. Le jeûne intermittent, notamment le protocole 16/8 (16 heures de jeûne, fenêtre alimentaire de 8 heures), est l’une des stratégies les plus efficaces pour réduire l’insulinémie chronique. En l’absence d’apports alimentaires, l’insuline chute, ce qui permet enfin à la lipolyse de se déclencher. Commencez doucement : 12 heures de jeûne nocturne, puis augmentez progressivement. Les personnes sous traitement médicamenteux ou hypoglycémiants doivent consulter leur médecin avant de démarrer.
Peut-on « guérir » de la résistance à l’insuline ?
La résistance à l’insuline n’est pas une maladie irréversible : c’est un état métabolique dynamique, directement influencé par le mode de vie. Des études montrent qu’en 8 à 12 semaines d’alimentation adaptée, d’activité physique régulière et de gestion du stress, l’indice HOMA-IR peut revenir à des valeurs normales. Le terme « guérison » n’est pas exagéré pour de nombreuses personnes.
Quel est le meilleur petit-déjeuner pour un profil résistant à l’insuline ?
Réponse sans ambiguïté : un petit-déjeuner salé et protéiné. Voici pourquoi : consommer des sucres ou des glucides raffinés dès le matin provoque un pic d’insuline qui conditionne négativement la glycémie pour toute la journée.
Exemples de petits-déjeuners adaptés :
- Œufs brouillés + avocat + pain de seigle complet
- Fromage blanc entier + graines de chia + quelques noix
- Saumon fumé + fromage frais + concombre
- Smoothie vert (épinards, concombre, avocat, protéine végétale) sans fruits sucrés
Faut-il supprimer complètement les glucides ?
Non. Supprimer les glucides totalement n’est ni soutenable ni nécessaire. L’objectif est de choisir les bons glucides (index glycémique bas, riches en fibres) et de les consommer dans le bon contexte (association avec protéines et graisses, quantités modérées, pas en dehors des repas).





