Vous terminez votre déjeuner, vous vous installez confortablement… et une fatigue inexpliquée vous tombe dessus. Pas envie de bouger. Un besoin de sucré qui pointe. Et pourtant, vous avez bien mangé. Ce coup de barre après le repas, beaucoup le vivent sans savoir qu’il dit quelque chose de précis sur leur métabolisme.
Ce que votre corps essaie de vous signaler, c’est souvent lié à votre sensibilité à l’insuline — autrement dit, la capacité de vos cellules à bien utiliser cette hormone clé. Quand ce mécanisme fonctionne bien, vous avez de l’énergie, votre poids se stabilise, votre tête est claire. Quand il déraille, tout devient plus difficile.
La science dispose aujourd’hui de 13 stratégies validées pour inverser la tendance en 3 mois. Sans médicaments obligatoires. Sans régime draconien. Juste des ajustements intelligents, progressifs, accessibles à partir de 50 ans.
Comprendre le mécanisme : au-delà du sucre
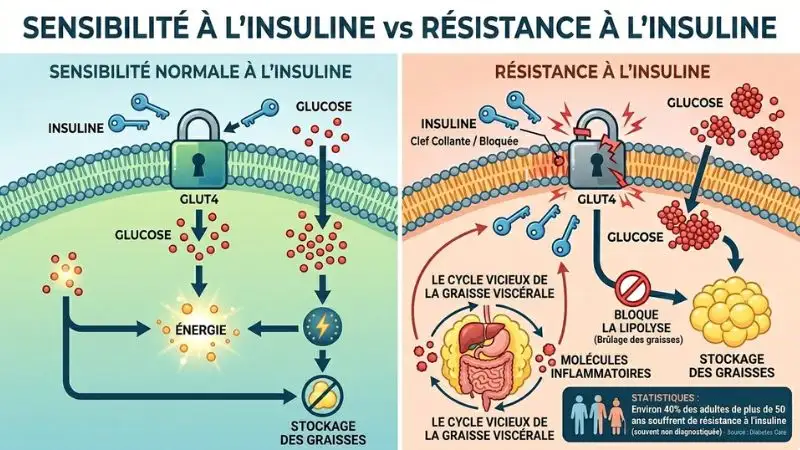
Vous avez déjà essayé d’ouvrir une porte avec une clé qui grippe ? C’est exactement ce qui se passe quand la sensibilité à l’insuline baisse.
L’insuline est une hormone fabriquée par le pancréas chaque fois que vous mangez des glucides. Son rôle : faire entrer le glucose dans vos cellules pour qu’elles s’en servent comme carburant. Pour ça, elle s’appuie sur une protéine appelée GLUT4 — imaginez-la comme la serrure de la porte cellulaire. Quand tout va bien, l’insuline arrive, GLUT4 s’ouvre, le glucose entre, l’énergie est disponible. Simple et efficace.
Mais avec l’âge, la sédentarité ou une alimentation trop riche en sucres rapides, cette serrure se grippe. Le pancréas compense en produisant encore plus d’insuline. Et là, le problème s’installe : un taux d’insuline constamment élevé bloque un processus qu’on appelle la lipolyse — c’est-à-dire la capacité de votre corps à puiser dans ses réserves de graisses pour produire de l’énergie. Résultat : vous stockez, mais vous ne brûlez plus.
Ce que peu de gens savent, c’est que la graisse abdominale viscérale — celle qui s’accumule autour des organes, pas seulement sous la peau — aggrave elle-même la résistance à l’insuline. Elle libère des molécules inflammatoires qui perturbent encore davantage la signalisation de l’insuline. Un cercle vicieux qui s’auto-entretient.
Selon les données publiées dans Diabetes Care, plus de 50% des adultes de plus de 65 ans présentent un prédiabète, souvent sans le savoir, signe d’une sensibilité à l’insuline déjà altérée.
Diagnostic : êtes-vous résistant sans le savoir ?
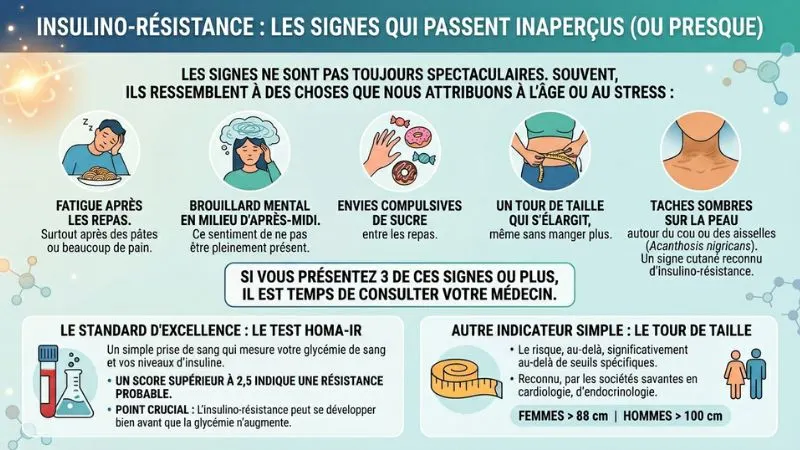
Maintenant que vous comprenez le mécanisme, posez-vous la question : est-ce que ces signaux vous parlent ?
Les signes ne sont pas toujours spectaculaires. Souvent, ils ressemblent à des choses qu’on attribue à l’âge ou au stress :
- Fatigue après les repas, surtout après un plat de pâtes ou un repas riche en pain
- Brouillard mental en milieu d’après-midi — cette impression de ne plus tout à fait être là
- Envies de sucré compulsives entre les repas
- Tour de taille qui s’élargit, même sans manger davantage
- Des taches sombres sur la peau au niveau du cou ou des aisselles — c’est ce qu’on appelle l’acanthosis nigricans, un signe cutané reconnu de résistance à l’insuline
Concrètement, si vous avez 3 de ces signes ou plus, il vaut la peine d’en parler à votre médecin.
Le test de référence s’appelle l’indice HOMA-IR (Homeostatic Model Assessment of Insulin Resistance). C’est une simple prise de sang qui mesure votre glycémie et votre insuline à jeun. Un score supérieur à 2,5 indique une résistance probable, même si votre glycémie à jeun seule semble normale. Ce dernier point est capital : on peut être résistant à l’insuline bien avant que la glycémie ne s’envole.
Autre indicateur simple : le tour de taille. Au-delà de 88 cm pour une femme et 102 cm pour un homme, le risque de résistance à l’insuline augmente significativement — c’est le seuil retenu par le programme national américain d’éducation sur le cholestérol (NCEP-ATP III).
L’alimentation « insulino-optimale »

On passe souvent des heures à compter les calories. Et pourtant, ce qui compte vraiment pour votre pancréas, c’est autre chose.
Ce n’est pas la quantité de glucides que vous mangez qui importe le plus, c’est la vitesse à laquelle ils arrivent dans votre sang. C’est là qu’entrent en jeu deux notions complémentaires :
- L’Index Glycémique (IG) : mesure la vitesse à laquelle un aliment fait monter la glycémie
- La Charge Glycémique (CG) : tient compte aussi de la quantité de glucides par portion — bien plus utile au quotidien
Par exemple, la pastèque a un IG élevé, mais sa charge glycémique est faible parce qu’une portion contient peu de glucides. Une assiette de riz blanc, en revanche, cumule IG élevé et charge glycémique importante. C’est elle qui fait monter l’insuline en flèche.
Le petit-déjeuner est stratégique. Commencer la journée avec des protéines et des fibres — des œufs, du yaourt grec, des graines de chia — donne le ton hormonal pour les 6 heures suivantes. À l’inverse, un café et une tartine de confiture envoient votre glycémie dans une montagne russe dès le matin.
L’axe intestin-insuline est une découverte récente fascinante : un microbiote intestinal équilibré produit du butyrate, un acide gras à chaîne courte qui améliore directement la réponse des cellules à l’insuline. Concrètement, manger des légumineuses, des légumes fermentés et des fibres prébiotiques nourrit les bonnes bactéries qui travaillent pour votre métabolisme.
Enfin, le jeûne intermittent, aussi appelé alimentation en fenêtre restreinte peut être un outil puissant. Une fenêtre alimentaire de 8 à 10 heures (par exemple, manger de 10h à 18h) permet au pancréas de se reposer et aux niveaux d’insuline de rester bas plusieurs heures par jour. Des études, dont un essai clinique publié dans Diabetologia (Andriessen et al., 2022), montrent qu’une fenêtre alimentaire de 10 heures améliore le contrôle de la glycémie sur 24h chez des adultes de 50 à 75 ans diabétiques de type 2.
Mode de vie : les leviers physiques et mentaux

Saviez-vous que vos muscles sont vos meilleurs alliés métaboliques ? Plus ils sont actifs, plus ils captent le glucose, parfois même sans l’aide de l’insuline.
C’est là qu’intervient la protéine GLUT4 dont on parlait plus tôt. La musculation même légère, même avec des élastiques ou le poids du corps, augmente le nombre de transporteurs GLUT4 dans les fibres musculaires. Plus vous avez de masse musculaire, plus votre corps gère bien la glycémie.
Le HIIT (entraînement par intervalles à haute intensité) complète parfaitement ce tableau. En alternant des efforts courts et intenses avec des phases de récupération, il vide rapidement les réserves de glucose musculaire et oblige les cellules à se resensibiliser à l’insuline. Pas besoin de courir comme un athlète : 20 minutes de vélo elliptique en alternant intensité modérée et forte intensité suffisent.
La règle des 10 minutes est probablement le conseil le plus sous-estimé de cet article. Une marche de 10 minutes après chaque repas réduit les pics glycémiques jusqu’à 22%, notamment après le repas du soir, selon Diabetologia (Reynolds et al.,2016). Pas besoin de chaussures de sport : une simple promenade digestive suffit.
Et le sommeil ? Il est souvent le grand oublié. Dormir moins de 7 heures par nuit élève le cortisol, l’hormone du stress qui, elle, fait grimper la glycémie et bloque l’action de l’insuline. Une seule nuit de mauvais sommeil peut provoquer une résistance temporaire à l’insuline comparable à plusieurs mois de mauvaise alimentation. Le stress chronique agit de la même façon : le cortisol est un antagoniste direct de l’insuline.
Compléments naturels et super-aliments

Avant tout : aucun complément ne remplace une alimentation équilibrée. Mais certains peuvent renforcer et accélérer les résultats, à condition d’être bien choisis.
Le trio de référence :
- Berbérine : cet alcaloïde végétal (extrait de différentes plantes médicinales) est souvent comparé à la metformine, le médicament de référence du diabète de type 2. Des études montrent qu’elle active l’AMPK, une enzyme qui améliore l’utilisation du glucose dans les cellules et la sensibilité à l’insuline (PubMed, 2008)
- Chrome picolinate : le chrome est un oligo-élément qui potentialise l’action de l’insuline au niveau des récepteurs cellulaires. Les besoins augmentent avec l’âge.
- Magnésium : une carence en magnésium, très fréquente après 50 ans, est directement associée à une résistance à l’insuline plus marquée. Les formes bisglycinate ou malate sont mieux assimilées.
Les épices fonctionnelles :
La cannelle de Ceylan (à ne pas confondre avec la cannelle de Chine, qui contient de la coumarine) contient des polyphénols qui imitent partiellement l’action de l’insuline sur les récepteurs cellulaires. Une demi-cuillère à café dans votre yaourt du matin ou votre porridge suffit.
Le vinaigre de cidre :
Une cuillère à soupe diluée dans un grand verre d’eau, bu avant un repas riche en glucides, ralentit la vidange gastrique et l’absorption du glucose. Effet modeste mais réel, confirmé par plusieurs petites études. À éviter si vous avez des problèmes gastriques ou rénaux.
Focus spécifiques : perte de poids et SOPK

Vous mangez peu, vous bougez, et pourtant la balance ne bouge pas. Est-ce que ça vous ressemble ?
Ce blocage a un nom : l’hyperinsulinisme. Quand le taux d’insuline reste constamment élevé dans le sang, le corps reçoit un message permanent de « stockage ». La lipolyse — c’est-à-dire le déstockage des graisses pour produire de l’énergie — est inhibée. Vous pouvez être en déficit calorique et quand même ne pas brûler de graisse, parce que l’insuline bloque ce processus.
C’est pourquoi baisser l’insuline est souvent plus efficace que simplement réduire les calories. Le jeûne intermittent, les repas à IG bas, la marche après les repas : tous ces leviers agissent sur ce mécanisme.
Pour les femmes, un lien particulier mérite d’être connu : le Syndrome des Ovaires Polykystiques (SOPK) — qui touche environ 10% des femmes (INSERM) — est étroitement lié à la résistance à l’insuline. L’excès d’insuline stimule la production d’androgènes (hormones masculines), ce qui aggrave les symptômes hormonaux. Améliorer la sensibilité à l’insuline est aujourd’hui l’un des axes thérapeutiques prioritaires dans la prise en charge du SOPK, y compris après la ménopause.
Votre plan d’action sur 12 semaines
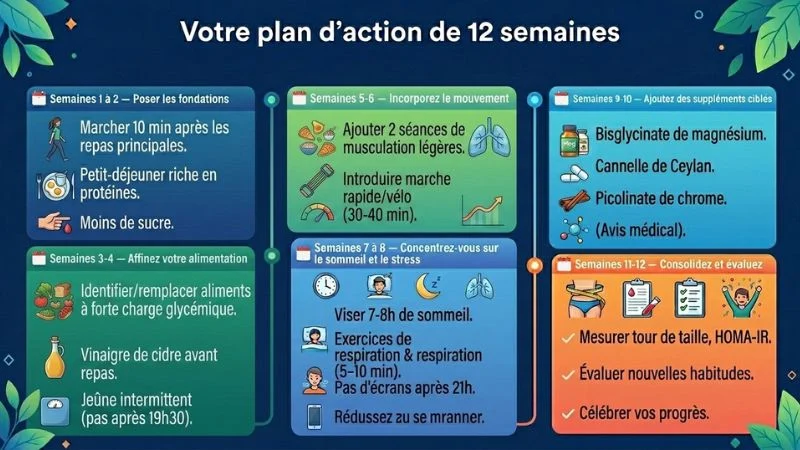
Vous avez maintenant une vision complète. Voici comment traduire tout ça en actions concrètes, semaine après semaine. Pas besoin de tout changer en même temps. Le secret, c’est la progression — chaque semaine, une nouvelle habitude qui s’installe et se consolide.
Semaines 1 à 2 — Poser les bases
Vous commencez par les deux changements les plus simples et les plus puissants :
- Marchez 10 minutes après chaque repas principal. Pas besoin de tenue de sport. Juste sortir, bouger, respirer. Ce seul geste réduit vos pics glycémiques de 22 %.
- Réorganisez votre petit-déjeuner. Ajoutez une source de protéines (2 œufs, un yaourt grec, du fromage blanc) et réduisez les céréales sucrées ou le pain blanc.
Observez comment vous vous sentez après les repas. Le coup de barre de 14h commence souvent à s’atténuer dès la première semaine.
Semaines 3 à 4 — Affiner l’alimentation
Votre corps commence à s’adapter. C’est le bon moment pour aller un cran plus loin :
- Identifiez vos aliments à charge glycémique élevée (pain blanc, riz blanc, pommes de terre en purée, jus de fruits) et remplacez-les progressivement par des alternatives à IG bas : pain complet au levain, riz basmati, légumineuses.
- Ajoutez une cuillère à soupe de vinaigre de cidre diluée dans un grand verre d’eau avant vos repas les plus chargés en glucides.
- Commencez à resserrer votre fenêtre alimentaire : essayez de ne rien manger après 19h30.
Semaines 5 à 6 — Intégrer le mouvement
L’alimentation est en place. Maintenant, activez vos muscles :
- Ajoutez 2 séances de musculation légère par semaine — élastiques, poids libres, ou simplement des exercices au poids du corps (squats, fentes, pompes murales). 20 à 30 minutes suffisent.
- Introduisez une séance de marche rapide ou de vélo de 30 à 40 minutes en milieu de semaine.
- Notez votre niveau d’énergie sur 10 chaque matin. Vous verrez la courbe monter.
Semaines 7 à 8 — Soigner le sommeil et le stress
C’est souvent le levier oublié — et pourtant l’un des plus déterminants :
- Visez 7 à 8 heures de sommeil chaque nuit. Couchez-vous à heure fixe, même le week-end. L’obscurité totale et une chambre fraîche (18–19°C) favorisent un sommeil réparateur.
- Intégrez 5 à 10 minutes de respiration lente ou de cohérence cardiaque chaque matin. Une application gratuite comme RespiRelax peut vous guider. Le cortisol baisse, l’insuline suit.
- Réduisez les écrans après 21h — la lumière bleue perturbe la mélatonine et la qualité du sommeil.
Semaines 9 à 10 — Ajouter les compléments ciblés
Vos habitudes sont posées. Vous pouvez maintenant renforcer avec des compléments :
- Magnésium bisglycinate : 300 mg le soir, au dîner. Il favorise aussi l’endormissement.
- Cannelle de Ceylan : une demi-cuillère à café dans votre yaourt ou votre porridge du matin.
- Chrome picolinate : 200 µg par jour avec un repas — après avis médical si vous prenez des traitements.
- Si votre médecin est d’accord et que votre situation le justifie, discutez de la berbérine comme option complémentaire.
Semaines 11 à 12 — Consolider et évaluer
Vous approchez de la fin du premier cycle. C’est le moment de faire le point :
- Refaites votre tour de taille et comparez avec le point de départ.
- Si vous avez fait une prise de sang en début de parcours, demandez un contrôle HOMA-IR à votre médecin.
- Passez en revue vos habitudes : lesquelles sont devenues naturelles ? Lesquelles méritent encore de l’attention ?
- Célébrez chaque progrès, même petit. Moins de fatigue après les repas, un sommeil amélioré, des envies de sucre moins intenses — ce sont des victoires réelles.
À l’issue de ces 12 semaines, vous n’aurez pas seulement amélioré votre sensibilité à l’insuline. Vous aurez construit un nouveau socle métabolique — plus stable, plus efficace, plus durable. Et surtout : le vôtre.
⚠️ Avertissement Médical Important
Le contenu de cet article est rédigé à titre informatif et éducatif uniquement. Il ne remplace pas
une consultation médicale, un diagnostic ou un traitement prescrit par un professionnel de santé. Chaque personne étant unique, les résultats peuvent varier. Si vous souffrez d’une condition médicale ou suivez un traitement, consultez impérativement votre médecin avant d’appliquer les recommandations décrites dans cet article.
Points clés à retenir
- La sensibilité à l’insuline détermine votre énergie, votre poids et votre clarté mentale après 50 ans
- La résistance à l’insuline peut exister même avec une glycémie à jeun normale — le test HOMA-IR est plus précis
- Un tour de taille > 88 cm (femme) ou > 102 cm (homme) est un signal à surveiller
- Commencer le repas par des protéines et des fibres stabilise la glycémie pour des heures
- 10 minutes de marche après chaque repas réduisent les pics glycémiques de 22 %
- La masse musculaire est votre premier régulateur métabolique — la musculation légère compte
- Le sommeil et la gestion du stress sont aussi importants que l’alimentation
- Berbérine, magnésium et cannelle de Ceylan sont les compléments les mieux documentés
- L’hyperinsulinisme est souvent la vraie raison pour laquelle la perte de poids se bloque
- Chaque petit changement compte — et les effets sont mesurables en 4 à 6 semaines
FAQ
Puis-je améliorer ma sensibilité à l’insuline sans médicaments ?
Oui, dans de nombreux cas. L’alimentation, l’activité physique, le sommeil et certains compléments naturels permettent d’améliorer significativement la réponse à l’insuline. Parlez-en à votre médecin pour un suivi adapté à votre situation.
Combien de temps faut-il pour voir des résultats ?
Les premières améliorations (énergie, moins de fringales) apparaissent souvent en 2 à 4 semaines. Des changements mesurables sur l’indice HOMA-IR sont généralement visibles après 8 à 12 semaines de changements réguliers.
Le jeûne intermittent est-il adapté après 60 ans ?
Oui, sous réserve de ne pas avoir de contre-indications (diabète traité à l’insuline, troubles alimentaires, certains traitements). Une fenêtre alimentaire de 10 heures (ex : 8h–18h) est un point de départ doux et bien toléré.
Quelle est la différence entre résistance à l’insuline et diabète de type 2 ?
La résistance à l’insuline est une étape en amont. Elle peut exister des années avant qu’un diabète de type 2 se déclare. C’est précisément le stade où agir est le plus efficace.
La cannelle suffit-elle vraiment à améliorer la glycémie ?
La cannelle de Ceylan a un effet documenté, mais modeste. Elle est utile comme complément à une alimentation adaptée, pas comme solution unique. Combinée à des repas équilibrés et à la marche, son impact est réel.





