Apprendre qu’un traitement par dialyse devient nécessaire peut être un choc, surtout après 50 ans. Un diagnostic d’insuffisance rénale bouleverse le quotidien, mais il ne signifie pas la fin d’une vie active et équilibrée.
Bien encadrée, la dialyse peut au contraire stabiliser votre état de santé et vous aider à retrouver une meilleure énergie. En France, de nombreuses personnes de plus de 50 ans apprennent à organiser leurs journées autour des séances, tout en conservant des projets, des habitudes et une vie sociale.
L’objectif est simple : vous donner des repères fiables et rassurants pour avancer étape par étape, avec plus de sérénité et de confiance.
Qu’est-ce que la dialyse et pourquoi devient-elle nécessaire après 50 ans

La dialyse est un traitement de suppléance rénale : elle prend le relais lorsque les reins ne parviennent plus à filtrer correctement le sang. Après 50 ans, certaines maladies (souvent chroniques) peuvent progressivement altérer la fonction rénale, jusqu’à rendre ce traitement nécessaire pour éviter l’accumulation de déchets et l’excès de liquide dans l’organisme.
Définition de la dialyse : un mécanisme de suppléance rénale
Concrètement, la dialyse permet de remplacer une partie du travail des reins, sous la supervision d’un néphrologue. Elle vise à maintenir un équilibre interne compatible avec une vie la plus stable possible, lorsque la filtration naturelle devient insuffisante.
- Filtrer le sang (via une machine en hémodialyse, ou via le péritoine en dialyse péritonéale)
- Éliminer une partie des toxines et déchets accumulés (comme l’urée)
- Aider à équilibrer certains minéraux (sodium, potassium, etc.) et l’eau dans le corps
Causes principales de l’insuffisance rénale après 50 ans
Plusieurs causes peuvent conduire à une insuffisance rénale chronique chez les seniors. Les plus fréquentes sont :
- Le diabète de type 2
- Certaines maladies rénales héréditaires
- L’hypertension artérielle
- Des complications métaboliques ou vasculaires qui abîment progressivement les reins
Quand votre néphrologue recommande la dialyse
La mise en dialyse ne se décide pas sur un seul chiffre : elle repose sur une évaluation globale définie par la HAS. Votre néphrologue prend en compte la baisse de la fonction rénale, mais aussi votre état clinique et l’apparition de signes de décompensation.
- Déséquilibres biologiques difficiles à contrôler (potassium élevé, acidose, surcharge en eau, urée très élevée)
- Diminution importante du débit de filtration rénale (DFG) et aggravation au fil du temps
- Symptômes gênants ou dangereux (fatigue extrême, essoufflement, nausées persistantes, confusion, œdèmes)
Les différents types de dialyse disponibles pour vous
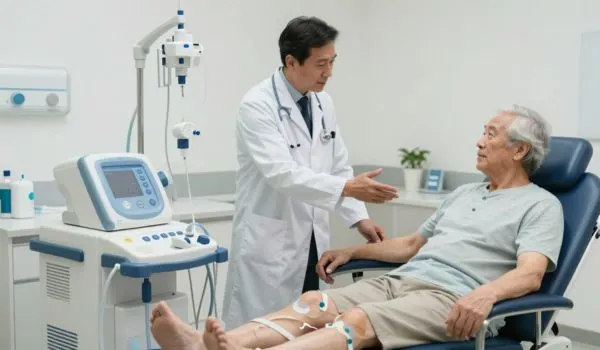
Quand la fonction rénale diminue fortement, deux grandes méthodes de traitement existent : l’hémodialyse et la dialyse péritonéale. Elles visent le même objectif (épurer le sang), mais leur organisation au quotidien est très différente, ce qui peut influencer votre confort, surtout après 50 ans.
L’hémodialyse (en centre)
L’hémodialyse est la méthode la plus fréquente. Votre sang circule dans un filtre (dialyseur) à travers une membrane, puis revient nettoyé dans votre organisme grâce à un liquide spécifique appelé dialysat.
- En général : 3 séances par semaine
- Durée moyenne : 3 à 4 heures par séance (selon prescription)
- Atout principal : encadrement médical et technique constant en centre
La dialyse péritonéale (à domicile)
La dialyse péritonéale se fait le plus souvent à la maison. Elle utilise votre péritoine (membrane naturelle dans l’abdomen) comme filtre : un liquide est introduit puis drainé pour éliminer une partie des déchets.
- Fréquence : plutôt quotidienne (en échanges manuels ou automatisés la nuit)
- Atout principal : plus d’autonomie et une meilleure flexibilité d’organisation
- Point d’attention : demande un apprentissage et une bonne rigueur d’hygiène
Selon Vidal, les traitements de suppléance rénale — hémodialyse, dialyse péritonéale ou greffe — sont envisagés lorsque le débit de filtration rénale est durablement insuffisant.
Comparatif simple
| Critère | Hémodialyse | Dialyse péritonéale |
|---|---|---|
| Lieu | Centre de dialyse | Domicile |
| Fréquence | ~3 fois/semaine | Quotidienne |
| Autonomie | Plus faible | Plus élevée |
Votre néphrologue vous aidera à choisir la solution la plus adaptée en fonction de votre état de santé, de votre mode de vie, de votre niveau d’autonomie et de ce qui vous semble le plus vivable au quotidien.
Comment se déroule concrètement une séance de dialyse

La première séance peut impressionner, surtout après 50 ans, parce que tout est nouveau. Pourtant, le déroulement est très cadré et l’équipe soignante vous accompagne à chaque étape : comprendre ce qui va se passer aide souvent à diminuer l’anxiété et à mieux vivre le traitement.
La préparation avant votre première séance
Avant de commencer, l’objectif est de sécuriser la prise en charge et d’adapter la séance à votre état du moment. L’équipe réalise généralement :
- Un bilan médical (symptômes, tension, examens récents, médicaments)
- Une vérification de votre accès vasculaire (fistule ou cathéter)
- Une pesée : elle sert à estimer la quantité de liquide à retirer (ultrafiltration)
- Une explication claire du déroulement, avec possibilité de poser toutes vos questions
Le déroulement d’une séance d’hémodialyse (pas à pas)
Une séance suit un protocole précis, ce qui rend la prise en charge très standardisée. Dans la majorité des cas, cela se passe ainsi :
- Installation dans un fauteuil (vous pouvez apporter écouteurs, livre, etc.)
- Désinfection soigneuse de l’accès vasculaire
- Mise en place de l’accès : en cas de fistule, deux aiguilles sont posées (une pour “sortir” le sang vers la machine, l’autre pour le “retour”)
- Connexion au dialyseur et lancement de la séance, avec surveillance régulière (tension, confort, éventuels symptômes)
Pendant la séance, beaucoup de patients lisent, dorment, regardent une série ou discutent : l’idée est de rendre ce temps le plus supportable possible.
Fréquence et durée : à quoi s’attendre
La durée dépend de votre prescription (et parfois de votre tolérance). En pratique, on retrouve souvent :
| Type de dialyse | Durée moyenne | Fréquence hebdomadaire |
|---|---|---|
| Hémodialyse “standard” | 4 à 5 h | 3 fois |
| Hémodialyse plus courte | 2 à 3 h | 4 à 5 fois |
L’ultrafiltration correspond au retrait de l’excès d’eau accumulé entre deux séances : c’est un point central du confort (trop rapide = risque de fatigue, crampes, hypotension), d’où l’importance du “poids de référence” et d’un ajustement progressif.
L’accès vasculaire : fistule artério-veineuse et cathéter
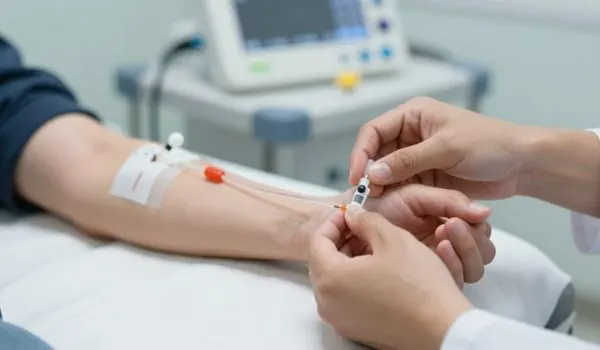
Pour l’hémodialyse, l’accès vasculaire est un élément central : c’est lui qui permet de faire circuler votre sang vers la machine, puis de le ramener dans votre corps en toute sécurité. Un accès bien choisi et bien surveillé réduit les complications et rend les séances plus fiables au quotidien.
La fistule artério-veineuse (FAV) : l’option privilégiée
Le plus souvent, les équipes médicales recommandent une fistule artério-veineuse. Il s’agit d’une petite intervention qui relie une artère et une veine (souvent au niveau de l’avant-bras) afin d’obtenir un débit sanguin adapté à la dialyse.
- Durable dans le temps
- Moins de risque d’infection qu’un cathéter
- Bon débit sanguin, ce qui améliore la qualité de la séance
La fistule a besoin d’un temps de maturation : il faut généralement 6 à 12 semaines pour qu’elle soit utilisable, car la veine doit s’épaissir et s’adapter aux ponctions répétées.
Le cathéter : une solution plus rapide, mais plus fragile
Si la fistule n’est pas possible ou si la dialyse doit démarrer rapidement, un cathéter peut être posé. C’est un tube souple inséré dans une grosse veine, qui permet d’utiliser la machine sans attendre la maturation d’une fistule.
| Type d’accès vasculaire | Avantages | Inconvénients |
|---|---|---|
| Fistule artério-veineuse | Faible risque d’infection, bonne durée de vie | Temps de maturation plus long |
| Cathéter | Mise en place rapide, démarrage immédiat | Risque d’infection plus élevé, surveillance stricte |
Les bons réflexes au quotidien
Quelle que soit la solution, la surveillance fait partie du traitement.
- Suivez les consignes d’hygiène et de protection données par l’équipe de dialyse
- Vérifiez régulièrement l’aspect de la zone (douleur, rougeur, chaleur, gonflement)
- Signalez rapidement tout signe inhabituel (saignement, fièvre, frissons, écoulement)
Les effets secondaires de la dialyse et comment les gérer au quotidien

La dialyse peut entraîner certains effets secondaires, surtout au début ou lorsque les réglages doivent encore être affinés. Les connaître à l’avance permet de réagir plus vite, d’éviter l’inquiétude inutile et d’améliorer votre confort séance après séance.
Comprendre la fatigue et l’hypotension en dialyse
La fatigue fait partie des plaintes les plus fréquentes : elle peut survenir avant la séance (accumulation de déchets et de liquide) ou après (variation du volume sanguin, “coup de pompe”). La baisse de tension (hypotension) pendant la séance peut aussi arriver, notamment si le retrait d’eau est trop important ou trop rapide.
Causes fréquentes de fatigue :
- Variations rapides de l’équilibre hydrique et des minéraux (électrolytes)
- Retrait de toxines et adaptation du corps au traitement
- Anémie liée à l’insuffisance rénale (très fréquente)
Signes d’hypotension intradialytique :
- Vertiges, sensation de malaise
- Nausées
- Vision trouble, sueurs, faiblesse
Démangeaisons, crampes et autres symptômes courants
Les démangeaisons (prurit urémique) peuvent être très pénibles. Elles sont souvent favorisées par une peau sèche et/ou un déséquilibre du phosphore, et elles varient beaucoup selon les personnes.
Vous pouvez aussi rencontrer :
- Crampes (souvent liées au retrait de liquide, au sodium, au calcium/magnésium)
- Nausées (parfois associées à l’hypotension ou à un rythme de filtration trop rapide)
Gestion de l’anémie rénale (un levier majeur contre la fatigue)
L’anémie est fréquente chez les personnes dialysées et peut accentuer fatigue, essoufflement et maux de tête. Le traitement repose souvent sur une prise en charge globale (fer, alimentation adaptée, et parfois EPO, une hormone qui stimule la fabrication de globules rouges), selon l’avis du néphrologue.
Tableau pratique : symptômes et leviers d’ajustement
| Symptôme | Pistes de gestion (avec l’équipe) |
|---|---|
| Crampes | Ajuster le retrait hydrique, revoir le “poids sec”, adapter certains paramètres de séance. |
| Nausées | Ralentir/adapter la séance, vérifier la tension, revoir l’alimentation avant séance si besoin. |
| Tension basse | Ajuster l’ultrafiltration, contrôler l’hydratation, adapter certains traitements selon avis médical. |
| Démangeaisons | Hydratation cutanée + bilan phosphore/équilibre minéral, adaptation nutritionnelle si nécessaire. |
Parlez régulièrement à votre équipe de dialyse de ce que vous ressentez : de petits ajustements (durée, rythme, retrait d’eau, traitement de l’anémie, alimentation) peuvent changer nettement votre qualité de vie. Au-delà des séances, l’alimentation et l’hydratation influencent fortement votre confort.
Votre alimentation en dialyse : restrictions et recommandations nutritionnelles

En dialyse, l’alimentation fait partie du traitement à part entière. L’objectif n’est pas de manger moins, mais de manger mieux pour limiter certains déséquilibres (minéraux, sel, eau) tout en évitant la dénutrition, surtout après 50 ans.
Contrôle du potassium, du phosphore et du sodium
Selon vos bilans, l’équipe peut vous demander de surveiller trois points clés :
- Potassium (hyperkaliémie) : on limite surtout les aliments très riches en potassium (certains fruits, légumes, jus), car un excès peut devenir dangereux
- Phosphore (hyperphosphatémie) : on réduit souvent les produits laitiers, certains abats/charcuteries, les fruits à coque et les produits industriels (additifs phosphatés)
- Sodium (sel) : on diminue les aliments transformés et salés, car le sel favorise la soif, la rétention d’eau et l’hypertension
Stratégies nutritionnelles (sans tomber dans la “restriction totale”)
L’enjeu est d’équilibrer restrictions et apports suffisants.
- Des chélateurs du phosphate peuvent être prescrits : ils se prennent avec les repas pour limiter l’absorption du phosphore
- Le taux d’albumine est souvent surveillé : s’il baisse, cela peut signaler un risque de dénutrition, ce qui doit être corrigé rapidement (apports protéiques adaptés, repas enrichis, compléments si besoin)
Tableau pratique (à garder, mais rendre plus “souple”)
| Nutriment | Repères fréquents (à adapter médicalement) | Exemples d’aliments à limiter |
|---|---|---|
| Potassium | Souvent autour de 2000 mg/j | Bananes, oranges/jus, tomates (selon quantités et préparation) |
| Phosphore | Souvent 800–1000 mg/j | Produits laitiers, noix/amandes, produits industriels riches en additifs |
| Sodium | Souvent < 2300 mg/j | Charcuterie, plats préparés, snacks salés |
Restriction hydrique et prévention des œdèmes
Selon votre diurèse (urines restantes) et vos prises de poids entre séances, l’eau peut devoir être limitée pour éviter œdèmes, essoufflement et surcharge cardiaque.
- Repère souvent donné : 500 à 1000 ml/jour, mais la bonne quantité dépend de votre situation (dialyse, chaleur, médicaments, diurèse)
Un diététicien spécialisé en néphrologie peut vraiment faire la différence : il vous aide à respecter les contraintes sans perdre le plaisir de manger, et surtout sans vous affaiblir.
Maintenir votre qualité de vie après 50 ans sous dialyse

La dialyse peut sembler intimidante au départ, mais elle n’empêche pas de conserver une bonne qualité de vie, même après 50 ans. Ce qui fait la différence, ce n’est pas seulement le traitement, mais la façon dont vous l’intégrez à votre quotidien : organisation, alimentation, activité physique et morale.
Bouger pour préserver vos muscles (et votre autonomie)
L’activité physique est un vrai levier, car la sarcopénie (perte progressive de masse musculaire) peut s’installer plus vite avec l’âge et la maladie rénale. L’objectif n’est pas la performance, mais de maintenir force, équilibre et endurance à un niveau sécurisant.
- Marche régulière (même fractionnée en 2–3 petites sorties)
- Exercices de renforcement doux (élastiques, chaise, petits haltères)
- Vélo d’appartement à intensité modérée
- Kinésithérapie ou activité adaptée, si fatigue importante ou douleurs
Les piliers qui améliorent vraiment le quotidien
La qualité de vie sous dialyse repose souvent sur quelques fondations simples, mais puissantes :
- Observance du traitement (séances, médicaments, suivi biologique)
- Alimentation adaptée sans dénutrition (protéines suffisantes selon consignes, apports surveillés)
- Gestion de la fatigue (rythme de sommeil, repos planifié après séance, activités aux meilleurs moments de la journée)
- Soutien social et routines (garder des habitudes, des loisirs, des sorties réalistes)
Le mental compte autant que le reste
Il est normal d’avoir des périodes de découragement, surtout au début. Garder des liens sociaux, échanger avec d’autres personnes dialysées (associations, groupes de parole) et demander un soutien psychologique si besoin peut améliorer nettement l’adaptation au traitement.
Dialyse à domicile, voyages et perspectives de greffe rénale

Être dialysé ne veut pas dire renoncer à votre liberté. Avec une bonne organisation et l’accompagnement de votre équipe, il est souvent possible de gagner en autonomie, de voyager, et parfois d’envisager une greffe rénale, même après 50 ans.
Les options de dialyse à domicile
La dialyse à domicile est surtout représentée par la dialyse péritonéale, qui peut être réalisée à différents rythmes selon votre prescription.
- Dialyse péritonéale manuelle (DPCA) : échanges effectués dans la journée, avec un rythme adapté (souvent plusieurs fois par jour)
- Dialyse péritonéale automatisée (DPA) : échanges réalisés la nuit grâce à un “cycleur”, pendant votre sommeil (souvent sur plusieurs heures)
Voyager malgré la dialyse
Voyager est possible, mais il faut réserver en premier les séances ou l’organisation médicale, surtout en période touristique.
- Informer votre néphrologue et votre centre dès que vous avez une idée de destination et de dates
- Faire rechercher/réserver un centre d’accueil “vacancier” plusieurs mois à l’avance (places limitées)
- Si vous êtes en dialyse péritonéale, anticiper le transport/livraison du matériel et prévoir un hébergement compatible
En France, la dialyse est prise en charge à 100% par l’Assurance Maladie dans le cadre des affections de longue durée (ALD).
Greffe rénale : une alternative à considérer
Quand elle est possible, la greffe rénale peut offrir une qualité de vie améliorée par rapport aux contraintes des séances régulières, mais elle impose un traitement anti-rejet et un suivi strict.
| Critère | Dialyse | Greffe rénale |
|---|---|---|
| Qualité de vie | Contraintes régulières | Souvent améliorée (si greffe fonctionnelle) |
| Contraintes | Séances, régime, organisation | Traitement immunosuppresseur + suivi |
| Perspective | Traitement au long cours | Option à discuter si éligible |
Point important : l’âge seul n’est pas forcément un frein ; ce sont surtout l’état de santé global, l’absence de contre-indications majeures et la capacité à supporter l’intervention et les traitements qui comptent.
En France, l’Agence de la biomédecine pilote le registre REIN, qui suit l’évolution de la maladie rénale chronique et des traitements de suppléance à l’échelle nationale.
Prévenir les complications et préserver votre santé globale

Quand on vit avec une insuffisance rénale et des séances régulières, la prévention devient un pilier de la prise en charge. L’objectif est simple : réduire le risque d’infections, protéger le cœur (souvent fragilisé par l’IRC, le diabète ou l’hypertension) et préserver l’état général sur le long terme.
Protéger votre accès (fistule ou cathéter)
Petite correction importante : on ne dit pas cathéter d’hygiène, mais plutôt cathéter de dialyse (ou cathéter veineux central).
Pour limiter les infections, appliquez strictement les consignes du centre (les détails varient selon le matériel), mais les principes restent les mêmes :
- Désinfecter et faire les soins : pansements selon les recommandations de l’équipe
- Surveiller les signes d’alerte : rougeur, douleur, chaleur, écoulement, fièvre, frissons
- Maintenir une hygiène rigoureuse et protéger l’accès dans la vie quotidienne (toilette, ménage, jardinage, etc.)
Vaccinations : un réflexe protecteur
Les personnes atteintes de maladie rénale chronique et/ou dialysées font partie des publics pour lesquels la vaccination est particulièrement importante.
- Grippe : vaccination annuelle recommandée
- Pneumocoque : vaccination à discuter selon votre situation
- COVID-19 : rappel(s) selon les recommandations en vigueur et votre niveau de risque
Bien contrôler diabète, tension et cœur
Si vous avez des comorbidités, le suivi doit être encore plus rigoureux :
- Diabète : surveiller la glycémie et adapter le traitement avec l’équipe
- Hypertension : respecter le traitement et les conseils sur le sel et l’hydratation
- Santé cardiovasculaire : bilans réguliers et signalement rapide de tout essoufflement, douleur thoracique, œdèmes inhabituels
Préserver vos os (vitamine D et santé osseuse)
L’insuffisance rénale chronique perturbe le métabolisme phosphocalcique et peut fragiliser les os. La vitamine D (et parfois des formes actives selon prescription) fait partie des options de prise en charge discutées avec le néphrologue.
Le plus important : la régularité du suivi
Respecter vos séances, vos médicaments, vos bilans et les conseils de l’équipe diminue clairement le risque de complications et améliore la stabilité au quotidien.
Conclusion
Commencer la dialyse ouvre un nouveau chapitre, mais cela ne vous condamne pas à une vie rétrécie. Avec une prise en charge bien ajustée, il reste possible de conserver des repères, des projets et une qualité de vie satisfaisante, même après 50 ans.
Votre rôle compte énormément dans ce parcours : respect des séances, suivi médical, gestion de l’alimentation et écoute de vos symptômes. En travaillant main dans la main avec votre équipe (néphrologue, infirmiers, diététicien), vous pourrez ajuster le traitement au fil du temps et gagner en confort.
N’oubliez pas qu’il existe des solutions pour préserver votre autonomie : dialyse à domicile, organisation des vacances, et parfois discussion autour d’une greffe rénale selon votre situation. Posez toutes vos questions, demandez de l’aide quand vous en ressentez le besoin, et avancez étape par étape.
Enfin, gardez en tête une idée simple : l’adaptation prend du temps, mais elle est possible. Avec de la patience, du soutien et une approche proactive, vous pouvez reprendre confiance et continuer à vivre pleinement.
⚠️ Avertissement Médical Important
Le contenu de cet article est rédigé à titre informatif et éducatif uniquement. Il ne remplace pas une
consultation médicale, un diagnostic ou un traitement prescrit par un professionnel de santé. Chaque personne étant unique, les résultats peuvent varier. Si vous êtes sous dialyse ou suivez un traitement pour une insuffisance rénale, consultez impérativement votre néphrologue ou votre équipe médicale
avant d’appliquer les recommandations décrites dans cet article. Ne modifiez jamais votre traitement
ou votre alimentation sans avis médical préalable.
Points clés à retenir
- La dialyse est un traitement de suppléance indispensable qui remplace la fonction de filtration des rênes lorsqu’elles ne fonctionnent plus correctement.
- Le choix entre l’hémodialyse (en centre) et la dialyse péritonéale (à domicile) dépend de votre mode de vie et de votre autonomie.
- Une alimentation contrôlée, limitant les apports en sel, potassium et phosphore, est essentielle pour éviter les complications cardiovasculaires.
- La fatigue est l’effet secondaire le plus fréquent, mais elle peut être atténuée par une activité physique adaptée pour maintenir la masse musculaire après 50 ans.
- Il est tout à fait possible de conserver une bonne qualité de vie et de continuer à voyager en organisant ses soins à l’avance.
FAQ
Qu’est-ce que la dialyse exactement ?
La dialyse est un traitement de suppléance rénale : elle remplace une partie du travail des reins quand ils ne filtrent plus assez le sang. Elle permet notamment d’éliminer des déchets (comme l’urée) et d’aider à réguler l’eau et certains minéraux.
À partir de quel moment commence-t-on la dialyse ?
On ne commence pas uniquement “à un chiffre”, mais après une évaluation globale par le néphrologue : baisse importante de la fonction rénale, symptômes (fatigue intense, essoufflement, nausée), surcharge en eau ou déséquilibres biologiques difficiles à contrôler. La décision se prend au cas par cas, selon votre état clinique et vos analyses.
Combien de temps dure une séance de dialyse ?
En hémodialyse, les séances durent souvent 3 à 5 heures, le plus souvent 3 fois par semaine. La durée exacte dépend de votre prescription, de votre tolérance et des objectifs de filtration fixés par l’équipe.
Quels sont les principaux effets secondaires de la dialyse ?
Les plus fréquents sont la fatigue, la baisse de tension pendant ou après la séance, les crampes, les nausées et les démangeaisons. Une anémie liée à l’insuffisance rénale peut aussi accentuer la fatigue ; l’équipe peut proposer des ajustements (réglages de séance, prise en charge de l’anémie, conseils nutritionnels).
Peut-on voyager en étant sous dialyse ?
Oui, c’est possible, mais il faut anticiper. En hémodialyse, on réserve des séances dans un centre à destination longtemps à l’avance. En dialyse péritonéale, il faut organiser le transport ou la livraison du matériel et choisir un hébergement compatible avec les règles d’hygiène.
Comment fonctionne l’accès vasculaire pour l’hémodialyse ?
L’accès “de référence” est la fistule artério-veineuse (FAV), créée chirurgicalement entre une artère et une veine, car elle est plus durable et moins à risque d’infection. Un cathéter peut être utilisé temporairement si la dialyse doit débuter rapidement ou si la fistule n’est pas possible.
Quelles sont les restrictions alimentaires en dialyse ?
Les recommandations varient selon vos analyses, mais on surveille souvent le potassium, le phosphore et le sodium, ainsi que la quantité de liquide. L’objectif n’est pas de vous priver au maximum, mais d’éviter les excès tout en préservant un bon état nutritionnel ; un diététicien en néphrologie peut personnaliser vos repas.
La dialyse est-elle compatible avec une bonne qualité de vie après 50 ans ?
Oui, beaucoup de personnes conservent une qualité de vie correcte avec une organisation adaptée, un suivi régulier, une activité physique douce et un bon soutien. Selon votre situation, une greffe rénale peut aussi être discutée avec le néphrologue.





