Imaginez vous réveiller chaque matin avec l’impression que votre corps vous pèse, au sens propre comme au sens figuré. Les gestes du quotidien — monter un escalier, lacer ses chaussures, s’asseoir confortablement — deviennent des défis épuisants. Ce n’est pas une question de volonté. C’est une réalité vécue par des millions de personnes à travers le monde, une réalité qui mérite d’être comprise, pas jugée.
Pourtant, il existe un chemin. Un chemin balisé par la science, accompagné par des professionnels de santé bienveillants, et parcouru chaque année par des milliers de patients qui retrouvent confort, énergie et qualité de vie. Parler d’obésité morbide, c’est parler d’une maladie chronique sérieuse — mais c’est aussi parler d’espoir et de solutions concrètes.
Parce que comprendre ce qui se passe dans son corps, c’est déjà le premier pas vers le mieux-être. Nous avons rassemblé ici les informations essentielles sur l’obésité morbide — ses causes, ses conséquences et les solutions qui existent aujourd’hui — pour vous aider à y voir plus clair, sans panique et sans culpabilité.
Comprendre l’obésité morbide : De quoi parle-t-on ?
L’obésité morbide, également appelée obésité de classe III, est l’une des pathologies chroniques les plus sous-estimées de notre époque. Silencieuse, progressive, souvent mal comprise, elle constitue pourtant un véritable enjeu de santé publique dont les conséquences peuvent engager le pronostic vital.
Contrairement à ce que l’on entend encore trop souvent, l’obésité morbide n’est pas un simple manque de volonté. C’est une maladie chronique complexe, reconnue comme telle par l’Organisation Mondiale de la Santé (OMS) et la Haute Autorité de Santé (HAS) en France.
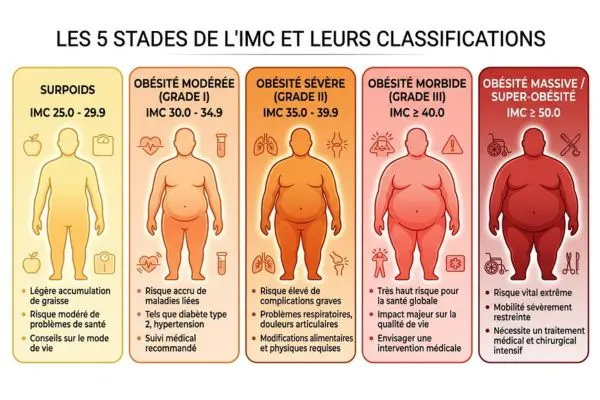
Sur le plan médical, le diagnostic repose sur l’Indice de Masse Corporelle (IMC), calculé en divisant le poids en kilogrammes par le carré de la taille en mètres. Voici comment se répartissent les différents stades :
| Statut pondéral | IMC (kg/m²) |
|---|---|
| Surpoids | 25,0 – 29,9 |
| Obésité modérée (Grade I) | 30,0 – 34,9 |
| Obésité sévère (Grade II) | 35,0 – 39,9 |
| Obésité morbide (Grade III) | ≥ 40,0 |
| Obésité massive (super-obésité) | ≥ 50,0 |
Les chiffres sont frappants : en France, plus d’un million de personnes vivent avec cette pathologie. Et les conséquences ne s’arrêtent pas à l’inconfort physique — l’obésité morbide peut réduire l’espérance de vie de 8 à 15 ans selon les études.
Ces données ne sont pas là pour alarmer, mais pour rappeler l’importance d’un accompagnement médical précoce, bienveillant et adapté.
L’obésité morbide après 50 ans : une réalité particulière
Une fois la cinquantaine atteinte, le corps traverse des transformations profondes qui peuvent accélérer la prise de poids et compliquer la perte pondérale. Chez la femme, la ménopause entraîne une chute brutale des œstrogènes, favorisant le stockage des graisses abdominales. Chez l’homme, la baisse progressive de la testostérone produit un effet similaire.
À cela s’ajoute la diminution naturelle de la masse musculaire — jusqu’à 1% par an après 50 ans — et le ralentissement du métabolisme de base. Résultat : à alimentation identique, le corps stocke davantage qu’à 30 ou 40 ans.
C’est pourquoi les personnes de plus de 50 ans souffrant d’obésité morbide nécessitent une prise en charge spécifiquement adaptée à leur âge, tenant compte de leurs capacités articulaires, de leur profil hormonal et de leurs éventuelles comorbidités déjà présentes.
Les causes : Pourquoi l’obésité est une maladie multifactorielle ?

L’une des plus grandes injustices faites aux personnes souffrant d’obésité morbide, c’est d’entendre : « tu n’as qu’à manger moins et bouger plus ». Cette vision réductrice est non seulement blessante, elle est surtout scientifiquement fausse.
L’obésité sévère est le résultat d’une interaction complexe entre génétique, environnement, psychologie et biologie. Voici les quatre grandes familles de causes.
1. Facteurs génétiques et métaboliques
La prédisposition familiale joue un rôle considérable. Lorsque les deux parents sont obèses, le risque pour l’enfant grimpe entre 40% et 70%. Certains gènes influencent directement la régulation de la satiété, le métabolisme de base et le stockage des graisses. Ces personnes ne mangent pas forcément plus que les autres — leur corps stocke simplement différemment.
Pour les personnes de plus de 50 ans, cette réalité métabolique est encore plus marquée. Le corps d’une femme ménopausée ou d’un homme andropausé ne répond tout simplement pas aux mêmes règles qu’un corps de 30 ans. Ignorer cette donnée dans la prise en charge, c’est condamner le patient à l’échec et à la culpabilité.
2. L’environnement « obésogène » et la sédentarité
Nous vivons dans un environnement qui favorise structurellement la prise de poids. La vie urbaine, les transports motorisés, la généralisation du travail sédentaire et l’omniprésence des écrans ont drastiquement réduit notre activité physique quotidienne.
Parallèlement, l’offre alimentaire est dominée par des produits ultra-transformés, riches en sucres ajoutés, en graisses saturées et en additifs — souvent moins chers et plus accessibles que les aliments frais et équilibrés.
Cette sédentarité s’installe plus facilement encore après 50 ans, les douleurs articulaires limitent les déplacements, la fatigue chronique décourage l’activité physique, et les habitudes de vie bien ancrées sont plus difficiles à modifier. Dans ce contexte, blâmer uniquement l’individu est scientifiquement inexact et moralement injuste.
3. Facteurs psychologiques et émotionnels
Le stress, l’anxiété, les traumatismes non traités et la dépression peuvent engendrer des comportements alimentaires compulsifs — hyperphagie boulimique, grignotages émotionnels.
Pour beaucoup, manger est une réponse inconsciente à une souffrance psychologique réelle. Ces comportements sont des réponses neurobiologiques à des états de détresse — pas des caprices ou des faiblesses de caractère.
Dès la cinquantaine, ces facteurs émotionnels peuvent être amplifiés par des événements de vie majeurs : départ des enfants, retraite, deuil, changements corporels liés à l’âge. Autant de contextes qui méritent un accompagnement psychologique adapté et bienveillant.
4. Causes médicales et hormonales
Certaines pathologies et certains traitements favorisent directement la prise de poids, parfois de façon massive et rapide. Parmi les causes médicales fréquentes, on trouve l’hypothyroïdie (glande thyroïde insuffisamment active), le syndrome des ovaires polykystiques (SOPK), le syndrome de Cushing (excès de cortisol), ou encore certains troubles du sommeil comme l’apnée sévère.
Du côté des médicaments, les antidépresseurs tricycliques, les corticoïdes au long cours et certains antipsychotiques sont réputés pour leur effet sur la prise de poids. Si vous prenez l’un de ces traitements, parlez-en à votre médecin — il existe souvent des alternatives possibles.
Les conséquences : Un impact global sur l’organisme
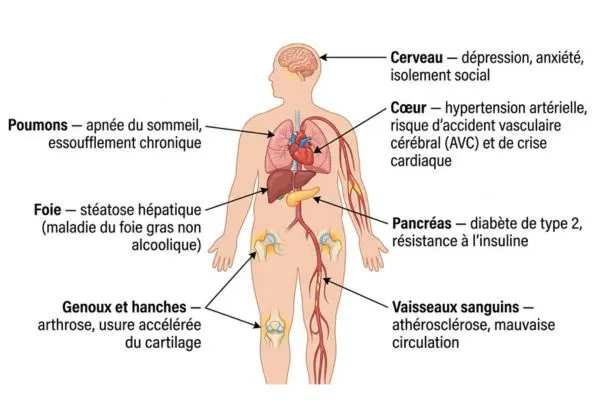
L’obésité massive n’est pas qu’une question d’apparence physique. Elle frappe l’organisme dans sa globalité, touchant presque tous les systèmes biologiques. Les médecins parlent de comorbidités — ces maladies associées qui s’accumulent et alourdissent le pronostic vital.
| Système affecté | Complication principale | Données clés |
|---|---|---|
| Métabolique | Diabète de type 2, syndrome métabolique | Risque ×12 chez la femme |
| Cardiovasculaire | Hypertension, AVC, apnées du sommeil | 50–75% ont des apnées du sommeil |
| Oncologique | Sein, côlon, pancréas, rein, endomètre | Risque augmenté de 20% à 50% |
| Musculo-squelettique | Arthrose genou et hanche, douleurs chroniques | Usure articulaire accélérée |
| Santé mentale | Dépression, anxiété, isolement social | Risque de dépression ×2 à ×3 |
Un risque aggravé après 50 ans
Au-delà de 50 ans, ces comorbidités s’installent plus rapidement et se cumulent plus facilement. L’arthrose des hanches et des genoux, déjà fréquente à cet âge, est considérablement aggravée par l’excès de poids. Les maladies cardiovasculaires, dont le risque augmente naturellement avec l’âge, sont encore plus précoces et plus sévères en cas d’obésité morbide.
Le risque de développer un diabète de type 2 est multiplié par 12 chez la femme souffrant d’obésité morbide. Et les apnées du sommeil, qui touchent entre 50% et 75% des patients, entretiennent une fatigue chronique qui aggrave à son tour la sédentarité et les troubles de l’humeur.
Impact sur la santé mentale
La stigmatisation sociale liée au surpoids est réelle et destructrice. Elle alimente un cercle vicieux : isolement social, chute de l’estime de soi, dépression, et nouvelles compulsions alimentaires.
Des études montrent que les personnes souffrant d’obésité morbide présentent un risque de dépression 2 à 3 fois supérieur à la population générale. Après 50 ans, cet isolement peut être renforcé par la honte du corps vieillissant, les difficultés de mobilité et le retrait progressif de la vie sociale.
Ces souffrances psychologiques doivent être traitées comme partie intégrante du parcours de soins — jamais comme un problème secondaire.
Le parcours de soins gradué : Qui consulter ?

En France, la prise en charge de l’obésité sévère suit une logique de gradation des soins, définie et encadrée par la Haute Autorité de Santé (HAS). Cela signifie que le parcours s’adapte à la complexité de chaque situation, avec des niveaux de recours successifs et complémentaires.
Voici comment se structure concrètement ce parcours :
Premier recours : Le médecin traitant, pivot central
Votre médecin généraliste est la première porte d’entrée dans le parcours de soins. C’est lui qui réalise le bilan initial complet : mesure de l’IMC, bilan biologique (glycémie, bilan lipidique, bilan thyroïdien), prise de tension artérielle, évaluation des comorbidités éventuelles.
Il pose le diagnostic, initie les premières recommandations nutritionnelles et oriente vers les spécialistes nécessaires. Il joue également un rôle de coordination entre les différents intervenants sur le long terme — un rôle clé, souvent sous-estimé.
Ne différez pas cette consultation par crainte d’être jugé. Les médecins sont formés pour aborder ces sujets avec respect et bienveillance. Et si vous ne vous sentez pas à l’aise avec votre médecin actuel sur cette question, il est tout à fait légitime d’en consulter un autre.
Deuxième recours — Spécialistes en ville ou en établissement
Lorsque la situation nécessite un suivi pluridisciplinaire régulier, le médecin traitant oriente vers des professionnels spécialisés.
À ce niveau interviennent :
- Le médecin nutritionniste ou endocrinologue, pour un bilan hormonal approfondi et un programme nutritionnel personnalisé
- Le diététicien-nutritionniste, pour un accompagnement pratique, concret et adapté aux réalités du quotidien ;
- Le psychologue ou psychiatre formé à la Thérapie Cognitive et Comportementale (TCC), pour travailler sur les comportements alimentaires problématiques
- Le professionnel d’Activité Physique Adaptée (APA), pour proposer une reprise du mouvement progressive et sécurisée
Troisième recours — Les centres spécialisés de l’obésité (CSO)
Pour les situations les plus complexes, notamment lorsqu’une chirurgie bariatrique est envisagée ou lorsque les comorbidités sont multiples et sévères, les patients sont orientés vers les Centres Spécialisés de l’Obésité (CSO), rattachés aux Centres Hospitaliers Universitaires (CHU). Il en existe aujourd’hui 42 en France.
Ces centres mobilisent des équipes hautement spécialisées (médecins, chirurgiens, infirmières spécialisées, psychologues, diététiciens) qui travaillent ensemble pour élaborer le projet thérapeutique le plus adapté à chaque patient, en tenant compte de son âge, de ses comorbidités et de son histoire personnelle.
Les solutions de traitement : Au-delà du régime

Parlons maintenant des solutions concrètes. Car si les régimes hypocaloriques restrictifs peuvent donner des résultats à court terme, ils échouent dans la grande majorité des cas sur le long terme pour les personnes souffrant d’obésité morbide.
Selon les données disponibles, plus de 80 % des personnes ayant perdu du poids par un régime seul reprennent leur poids initial — voire davantage — dans les deux à cinq années suivantes. Le régime restrictif seul n’est pas une solution adaptée à l’obésité morbide.
A. Le rééquilibrage pluridisciplinaire : La clé de voûte
La première ligne de traitement recommandée par la HAS repose sur une triple approche simultanée, coordonnée par une équipe médicale. Ces trois piliers ne fonctionnent efficacement que s’ils sont mis en œuvre ensemble, dans la durée.
- Nutrition personnalisée : Non pas un régime drastique et culpabilisant, mais une restructuration progressive et durable des habitudes alimentaires. L’objectif est d’identifier les déséquilibres, de diversifier l’alimentation et d’apprendre à écouter les signaux de faim et de satiété. Un diététicien accompagne ce travail avec bienveillance et réalisme
- Activité physique adaptée (APA) : Marche nordique, natation, yoga doux, vélo en salle, aquagym : des activités douces, progressives, qui respectent les capacités articulaires et cardiaques. Après 50 ans, 30 minutes de marche par jour à rythme modéré suffisent à initier des bénéfices cardiovasculaires mesurables. La régularité prime toujours sur l’intensité
- Soutien psychologique : La Thérapie Cognitive et Comportementale (TCC) est particulièrement efficace pour identifier les déclencheurs émotionnels des excès alimentaires, modifier les schémas de pensée négatifs liés à l’image corporelle et construire une relation plus apaisée avec la nourriture
B. Les traitements médicamenteux
En 2026, la pharmacologie apporte de nouvelles options prometteuses. Des analogues du GLP-1 comme le sémaglutide (Ozempic/Wegovy) ont montré des résultats significatifs sur la perte de poids, notamment chez les patients de plus de 50 ans présentant un diabète de type 2 associé.
Ces molécules agissent sur les mécanismes neurologiques de la faim et de la satiété. Elles ne remplacent pas la prise en charge globale, mais constituent un levier complémentaire précieux, sous prescription médicale stricte.
C. La chirurgie bariatrique : Un outil médical aux indications précises
Lorsque le suivi médical intensif et pluridisciplinaire mené sur une période de 6 à 12 mois minimum n’a pas permis d’atteindre les objectifs thérapeutiques, et sous réserve de l’accord d’une équipe pluridisciplinaire spécialisée, la chirurgie bariatrique peut être envisagée. Ce n’est pas une solution de facilité — c’est un outil médical puissant, aux indications précises, aux résultats prouvés pour les cas sévères.
Selon les recommandations de la HAS, la chirurgie bariatrique est indiquée chez les adultes présentant un IMC ≥ 40 kg/m², ou ≥ 35 kg/m² avec au moins une comorbidité sévère (diabète de type 2, hypertension artérielle, apnées du sommeil).
Plusieurs techniques sont disponibles, chacune avec ses spécificités :
- Sleeve gastrectomie (gastrectomie longitudinale) : C’est aujourd’hui la technique la plus pratiquée en France. Elle consiste à retirer environ 80 % de l’estomac pour en réduire la capacité à 150-200 ml. Irréversible, elle réduit significativement les sensations de faim en diminuant la production de ghréline (hormone de l’appétit). La perte de poids est substantielle et rapide
- Bypass gastrique (court-circuit gastrique) : Technique plus complexe qui combine une réduction de la taille de l’estomac et une modification du circuit intestinal. Les résultats sont souvent supérieurs à long terme, notamment sur les comorbidités métaboliques comme le diabète. Elle est potentiellement réversible, bien que cette inversion reste rare en pratique
- Anneau gastrique ajustable : Dispositif de silicone placé autour de la partie haute de l’estomac pour induire une satiété rapide. Il est réglable et totalement réversible. Moins invasif, il est aussi moins efficace en termes de perte de poids que les deux techniques précédentes, et tend à être moins prescrit.
La chirurgie bariatrique n’est jamais une fin en soi. Elle doit impérativement s’inscrire dans un suivi médical post-opératoire rigoureux et durable — nutritionnel, psychologique et médical — pour maintenir les bénéfices sur le long terme et prévenir les carences nutritionnelles fréquentes (fer, vitamine B12, calcium, vitamine D).
Conclusion
Vous avez plus de 50 ans et vous vous interrogez sur votre poids ? Sachez une chose essentielle : il n’est jamais trop tard pour agir. L’obésité morbide n’est pas une sentence définitive. C’est une maladie chronique, complexe, mais qui répond à une prise en charge adaptée, bienveillante et progressive. Des milliers de patients de votre tranche d’âge ont retrouvé confort, énergie et qualité de vie — et vous le pouvez aussi.
Ce qui change tout après 50 ans, c’est l’approche. Pas de régime draconien, pas d’objectif irréaliste calqué sur des standards de jeunesse. Juste une progression douce, construite autour de votre corps, de votre histoire et de votre rythme de vie. La médecine moderne dispose aujourd’hui d’outils puissants — nutritionnistes, psychologues, kinésithérapeutes, traitements médicamenteux, chirurgie bariatrique — pour vous accompagner pas à pas, sans jamais vous laisser seul face à ce défi.
La bonne nouvelle, scientifiquement prouvée, c’est que la perte de seulement 5% à 10% de votre poids suffit déjà à transformer votre quotidien. Vous dormez mieux, vous marchez plus facilement, votre tension artérielle s’améliore, votre glycémie se stabilise et votre énergie revient progressivement. Chaque pas compte. Chaque décision vers la santé est une victoire, aussi petite soit-elle.
Alors ne reportez plus à demain. Prenez rendez-vous avec votre médecin traitant cette semaine. Parlez-lui de vos difficultés, sans honte, sans filtre. C’est le premier pas — et souvent le plus difficile. Tout le reste peut s’organiser, avec les bons professionnels à vos côtés. Vous méritez de vous sentir bien dans votre corps. À 50 ans, à 60 ans, à 70 ans. Toujours.
⚠️ Avertissement Médical Important
Cet article est rédigé à titre informatif et ne remplace en aucun cas un avis médical professionnel. En cas de doute sur votre poids ou votre état de santé, consultez votre médecin traitant. Les données chiffrées citées sont issues d’études publiées et de recommandations officielles en vigueur en 2026.
Points clés à retenir
- L’obésité morbide est définie par un IMC ≥ 40 kg/m² et touche plus d’un million de Français
- Ce n’est pas un manque de volonté : c’est une maladie multifactorielle (génétique, hormones, environnement, psychologie)
- Après 50 ans, la ménopause, l’andropause et la perte musculaire aggravent la prise de poids
- Les comorbidités sont nombreuses et graves : diabète ×12, maladies cardiovasculaires, apnées du sommeil, cancers
- La prise en charge est graduée (médecin traitant → spécialiste → CSO) et toujours pluridisciplinaire
- Les sports doux (natation, marche nordique, vélo) sont idéaux après 50 ans pour préserver les articulations
- La chirurgie bariatrique est efficace mais réservée après échec du suivi médical minimum 6-12 mois
- Même une perte de 5% à 10% du poids améliore significativement la santé
- Chaque patient mérite une approche bienveillante, individualisée et sans jugement
FAQ
Comment calculer mon IMC ?
IMC = Poids (kg) ÷ Taille² (m²). Par exemple, 90 kg pour 1,70 m = IMC de 31,1. Un IMC ≥ 40 correspond à l’obésité morbide. Des calculateurs fiables sont disponibles sur le site de l’Inserm ou de la HAS.
Quels sont les risques pendant la grossesse ?
L’obésité morbide augmente significativement le risque de diabète gestationnel, d’hypertension, de prééclampsie et de complications à l’accouchement. Un suivi obstétrical renforcé est indispensable.
La chirurgie bariatrique est-elle réversible ?
L’anneau gastrique est totalement réversible. Le bypass est partiellement réversible. La sleeve gastrectomie est irréversible : la portion d’estomac retirée ne peut pas être restaurée.
Peut-on perdre du poids sans chirurgie après 50 ans ?
Oui, absolument. Avec un accompagnement médical adapté à l’âge, des résultats significatifs sont possibles sans chirurgie. Les nouveaux traitements médicamenteux (analogues GLP-1) offrent également des perspectives prometteuses pour les 50 ans et plus.
Peut-on vivre normalement avec une obésité morbide ?
La qualité de vie varie selon les personnes. Un accompagnement médical adapté permet dans tous les cas d’améliorer le bien-être physique et psychologique, quel que soit l’âge.
📚 Sources de référence
Haute Autorité de Santé (HAS) — has-sante.fr
Inserm — inserm.fr
OMS — who.int
SOFFCO.MM — soffco.com
Santé Publique France — Étude ESTEBAN 2022





